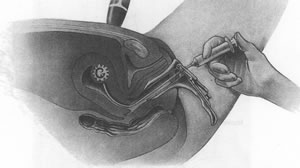
Основы сексологии. У.Мастерс, В.Джонсон, Р. КолодниГлава 5. РепродукцияСлияние сперматозоида и яйцеклетки Начальные стадии развития зиготы и имплантация – Группы психологической подготовки Гигиена и режим беременной женщины Сексуальная активность во время беременности Как бороться с тошнотой при беременности Cигналы тревоги в период беременности – Роды на дому и родильные палаты Физиологические и анатомические изменения Возобновление сексуальных отношений Врожденные дефекты и их выявление – Искусственное оплодотворение (инсеминация) – ЭКО: оплодотворение in vitro – Другие вспомогательные методы репродукции Психологические аспекты бесплодия Что нужно знать при выборе вспомогательного метода репродукции В этой главе мы продолжим рассмотрение биологических аспектов сексуальности, сосредоточив внимание на одном из них – зарождении новой жизни. Мы опишем процесс зачатия (соединение яйцеклетки со cперматозоидом), беременность, роды и первые дни жизни младенца. В заключение мы рассмотрим наиболее распространенные осложнения беременности и факторы, препятствующие зачатию. Процесс зачатияБеременность возникает в результате встречи сперматозоида и яйцеклетки. Для того чтобы это произошло, сперматозоид должен попасть во влагалище незадолго до овуляции. При этом сперматозоид сохраняет способность к оплодотворению в течение 24-72 ч. Можно предположить, что беременность возникает после первых же сексуальных контактов, однако на самом деле у супружеских пар, способных иметь детей и желающих этого, при регулярных половых сношениях без противозачаточных средств беременность наступает в среднем через 5,3 мес (Shane, Schiff, Wilson, 1976). Только 25% женщин беременеют после половой близости без противозачаточных средств в течение месяца; 63% беременеют к концу 6 мес, а 80% – только через год. Очевидно, даже в тех случаях, когда супруги, способные иметь детей, совершают половой акт незадолго до овуляции, для наступления беременности необходим еще и элемент везения. Слияние сперматозоида и яйцеклеткиПосле овуляции яйцеклетка мягко отделяется от поверхности яичника и переходит в маточную трубу, по которой подгоняемая ресничками (маленькими волосовидными выростами), она перемещается в матку, Оплодотворение, если оно происходит, совершается обычно в верхней части маточной трубы, а не в матке. Попав в результате эякуляции во влагалище, полноценные сперматозоиды быстро плывут по репродуктивному тракту женщины навстречу яйцеклетке. В этих трудных гонках цели достигают лишь немногие: из 200 и более миллионов сперматозоидов, введенных во влагалище, лишь несколько тысяч попадают в маточные трубы, а действительно приближаются к яйцеклетке всего около 200. Большинство сперматозоидов вообще не достигают шейки матки: основная часть спермы выливается из влагалища; какие-то сперматозоиды теряют подвижность в результате склеивания в комки, другие повреждаются по пути, а примерно половина доплывших до матки поворачивают не в ту сторону и попадают в ту из маточных труб, в которой в данный момент нет яйцеклетки (за редкими исключениями овуляция происходит лишь в одной из маточных труб). Этот сложный путь создан природой для того, чтобы только самые здоровые сперматозоиды имели возможность оплодотворять яйцеклетки. ОплодотворениеСперматозоиды находятся в половых органах женщины несколько часов. За это время с ними происходит мало изученный процесс капацитации, в результате чего они становятся способными проникнуть в яйцеклетку. Некоторые сперматозоиды доходят до яйцеклетки за один час, но тем не менее не могут осуществить оплодотворение, поскольку не прошли через капацитацию. В гонке сперматозоидов выигрывает не тот, кто доплывает до яйцеклетки первым (в момент оплодотворения вокруг яйцеклетки скапливается до 40 сперматозоидов), а первый из доплывших секретирует определенное химическое вещество, которое растворяет прозрачную зону (zona pellucida) – студневидную оболочку, окружающую яйцеклетку. Яйцеклетка – активный участник процесса оплодотворения. С помощью тонких выростов, называемых микроворсинками, она буквально "заключает в свои объятия" сперматозоид. Затем на поверхности яйцеклетки на короткое время (примерно на 30 с) создается электрическая блокада, препятствующая проникновению других сперматозоидов; в дальнейшем вокруг оплодотворенной яйцеклетки формируется плотная непроницаемая для сперматозоидов белковая оболочка. Шаттен и Шаттен (Schatten, Shatten, 1983) описывают эти события следующим образом: "Удачливый сперматозоид прочно удерживается на поверхности яйцеклетки благодаря микроворсинкам, а оболочка приподнимается над ним, отталкивая все другие сперматозоиды. Яйцеклетка как бы раскрывает зонтик над своим избранником, удерживая толпу претендентов на расстоянии" (рис. 5.1). Затем яйцеклетка втягивает сперматозоид, и их ядра сливаются. Оплодотворение – это сложный процесс, продолжающийся обычно 24 ч или дольше, так что с биологической точки зрения говорить о "моменте оплодотворения" неправомерно (Jones, Schrader, 1989). Началом оплодотворения следует считать контакт сперматозоида с оболочкой яйцеклетки; завершается этот процесс объединением генетического материала яйцеклетки и сперматозоида. За оплодотворением следует преэмбриональная стадия, в ходе которой детерминируется биологическая уникальность нового индивида (Grobstein, 1988). Преэмбриональная стадия продолжается 14 дней, вслед за ней наступает эмбриональный период. Его начало ознаменовано формированием первичной полоски – утолщенной продольной структуры, из которой в дальнейшем развиваются различные ткани, в том числе некоторые структуры спинного мозга и сердца (Jones, Schrader, 1989).
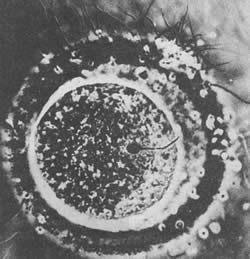
Яйцеклетка человека в процессе оплодотворения Обратите внимание, что в яйцеклетку проник только один сперматозоид; снаружи видны жгутики множества сперматозоидов, не сумевших проникнуть в яйцеклетку вследствие образования оболочки оплодотворения В результате оплодотворения из двух клеток образуется одна, называемая зиготой (рис. 5.2). Она содержит 23 хромосомы (генетический материал) сперматозоида и 23 хромосомы яйцеклетки. В 46 хромосомах зиготы заложена программа развития организма – формирование таких наследуемых признаков, как группа крови, рост, цвет кожи и т.п. Комбинация двух хромосом X и Y, называемых половыми, определяет пол будущего индивида. Все яйцеклетки и половина сперматозоидов несут Х-хромосому, а остальные сперматозоиды содержат Y-хромосому. Из зиготы, содержащей две X-хромосомы, развивается женский организм, а из зиготы с набором половых хромосом XY – мужской. Поскольку яйцеклетки всегда содержат только Х-хромосому, пол ребенка зависит от вклада отца, т.е. от того, будет ли сперматозоид содержать Х– или Y-хромосому. Несмотря на этот неопровержимый биологический факт, многие мужчины ошибочно полагают, что пол ребенка зависит от женщины; более того, у некоторых народов считается нормальным развод из-за того, что жена "не смогла" родить своему мужу наследника. Предопределение пола ребенкаЖелание предопределить пол ребенка старо, как мир. В фольклоре многих народов можно найти советы такого рода: чтобы родился мальчик, следует ложиться в постель в сапогах, чтобы родилась девочка – есть много сладкого. В наш просвещенный век большинство людей вряд ли верит таким предрассудкам, однако стремление иметь ребенка определенного пола настолько велико, что на смену одним "советам" приходят другие, звучащие более правдоподобно, хотя по сути мало чем отличающиеся от теории о сапогах или сластях. Один популярный способ зачатия мальчиков, предложенный Шеттлсом и Рарвиком (Shettles, Rarvick, 1970), рекомендует совершать половой акт как можно ближе ко времени овуляции, повышать щелочность влагалищных выделений путем спринцевания раствором питьевой соды, вводить половой член как можно глубже и стараться, чтобы оргазм у женщины произошел до эякуляции у ее партнера. Эти рекомендации, под каждую из которых была подведена научная основа, до сих пор не получили сколько-нибудь надежных подтверждений; более того, в одном тщательно спланированном исследовании доля мальчиков среди 3658 новорожденных оказалась выше в тех случаях, когда половой акт имел место спустя 2 и более дней после овуляции, чем если он совершался в период овуляции или в близкое к ней время (Harlap, 1979). Поскольку за 20 лет, прошедших после публикации Шеттлса и Рарвика, никаких данных, подтверждающих действенность их рекомендаций, не появилось, можно заключить, что их методы неэффективны; более того, к ним следует относиться скептически (Carson 1988, Zarutskie et al., 1989). Более перспективный, но все еще не доказавший свою эффективность метод предопределения пола, состоит в разделении сперматозоидов, несущих Х– или Y-хромосому. Для этого сперму пропускают через жидкий альбумин – белок, содержащийся в крови и сходный с белком куриного яйца. Y-сперматозоиды, плавающие быстрее, собираются при этом на дне пробирки, а более медлительные Х-сперматозоиды располагаются выше. Использование нужной фракции для искусственного оплодотворения должно повысить шансы на зачатие ребенка желаемого пола (Glass, Ericsson, 1982). Однако возможность разделения сперматозоидов путем центрифугирования в градиенте плотности альбумина в настоящее время нельзя считать доказанной (Carson, 1988). Специалисты предсказывают, что если когда-нибудь будет найден надежный способ, позволяющий выбрать пол ребенка, это приведет к значительному преобладанию мальчиков в популяции и, вероятно, к обвальному снижению размеров семей. Проведенное недавно в шт. Техас обследование среди студентов показало, что 62% хотят, чтобы их первым ребенком был мальчик и только 6% – девочка; кроме того, известно, что в Америке супруги часто решаются завести еще одного ребенка, если в первый раз у них родилась дочь, и отказываются делать это, если первенцем оказался сын. Вышесказанное свидетельствует о явном предпочтении, отдаваемом в американском обществе сыновьям (Коппег, 1987). В других странах, особенно в Японии, Китае, Индии, а также в ряде восточных и африканских стран, желание иметь мальчиков выражено еще сильнее, что несомненно определяется социально-экономическими факторами (например, тем, что мужчина зарабатывает больше, чем женщина, а также необходимостью дать за дочерью приданое) (Carson, 1988). Некоторых людей беспокоит этическая сторона выбора пола ребенка, который они называют "одним из самых грандиозных сексистских актов" (Powledge, 1981). Можно не сомневаться, что такая практика грозит стать еще одной формой дискриминации женщин, хотя супружеские пары, у которых есть несколько сыновей, но нет дочери, вероятно, не согласятся с таким утверждением. Начальные стадии развития зиготы и имплантацияЗигота, представляющая собой одну клетку, начинает делиться сразу после оплодотворения. Сначала из нее образуется две клетки, затем четыре, восемь и т.д. С каждым делением размеры отдельных клеток уменьшаются. В результате формируется морула – скопление клеток, напоминающее ягоду шелковицы (см. рис. 5.2). Спустя 3-4 дня после оплодотворения морула по одной из маточных труб переходит в полость матки. С этого момента она называется бластоцистой. Бластоциста продолжает расти, получая кислород и питательные вещества из эндометрия, выстилающего матку. Через несколько дней бластоциста начинает внедряться в эндометрий. Этот процесс называется имплантацией. Под действием гормонов, секретируемых во второй половине менструального цикла, эндометрий матки утолщается и количество кровеносных сосудов в нем возрастает. Если оплодотворения не произошло, эндометрий сбрасывается во время менструации, а гормональная стимуляция прекращается. Если же оплодотворение происходит, то утолщенный губчатый эндометрий становится "постелькой" для бластоцисты, которая обычно имплантируется в верхней части задней стенки матки. Имплантация бластоцисты вне матки (в одной из маточных труб или в брюшной полости) приводит к внематочной (эктопической) беременности. Процесс имплантации завершается к 10-12 дню беременности. Прикрепление бластоцисты к эндометрию не сопровождается никакими физическими ощущениями, так что точно установить момент имплантации невозможно. Кровянистые выделения, которые иногда наблюдаются в этот период, можно принять за менструацию. Такая ошибка приводит к неправильному определению срока беременности и даты предстоящих родов. БеременностьБеременность в среднем продолжается 266 дней. Для удобства описания происходящих за это время событий беременность разбивают на три триместра. К первому триместру относятся первые три месяца после зачатия, ко второму периоду с 4-го по 6-й мес беременности, третий триместр начинается с 7-го мес и продолжается до родов. Как уже говорилось, первые 14 дней после оплодотворения составляют преэмбриональную стадию; эмбриональная стадия длится с 15-го дня по 8-ю нед включительно. Начиная с 9-й нед развития зародыш принято называть плодом. 1 триместрРазвитие зародыша и плодаПо мере развития определенные участки малюсенькой шаровидной бластоцисты, которая имплантируется в выстилающий матку эндометрий, преобразуются в плаценту и зародышевые оболочки. Плацента представляет собой орган, через который растущий плод получает из крови матери питательные вещества и кислород. Удаление продуктов выделения плода также происходит через плаценту. Зародышевые оболочки – внутренняя (амнион)и наружная (хорион) – это тонкостенные мешочки, окружающие развивающийся плод. Амниотическая жидкость, в которой плод находится во взвешенном состоянии, обеспечивает постоянство температуры и служит амортизатором, предохраняющим плод от физических травм. Ко времени имплантации диаметр бластоцисты не достигает 1 мм, а к концу первого триместра длина зародыша составляет уже 9 см. Такая феноменальная скорость роста сопровождается очень сложными процессами формирования органов, в результате чего маленький комочек недифференцированных клеток начинает приобретать человеческий облик. К концу первого месяца у зародыша уже есть первичное сердце и пищеварительная система, зачатки спинного и головного мозга и нервной системы. На крупной голове видны контуры глаз, но черты лица еще нечеткие. На пятой неделе становятся заметны почки верхних и нижних конечностей, начинается формирование челюстей и – на месте будущих ушей – слуховых плакод. Приобретает ясно выраженную структуру пупочный канатик, в котором находятся две артерии и одна вена, соединяющие зародыш с плацентой. На шестой и седьмой неделях (рис. 5.3) продолжается развитие глаз и ушей; начинается формирование зубов и лицевых мышц. В это же время становится различимой шея и начинают формироваться кости. У зародышей мужского пола на этой стадии закладываются будущие яички, однако у зародышей женского пола яичники еще не обособляются. До этого момента зародыши мужского и женского пола анатомически неразличимы (см. гл. 7). К восьми неделям у зародыша хорошо видны кисти и стопы и формируются все крупные кровеносные сосуды. На этой стадии зародыш весит около 1 г и достигает длины 3 см (рис. 5.4).
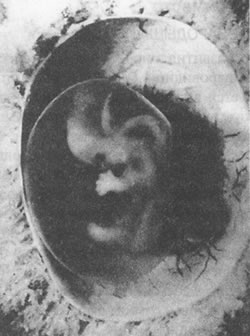
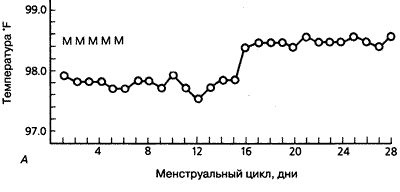
Человеческий эмбрион в амниотической оболочке в конце 6-й недели развития
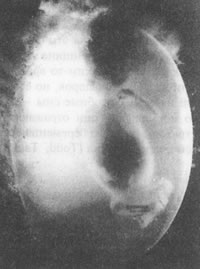
Рис. 5.4 Плод в начале 9-й недели развития На третий месяц у развивающегося зародыша появляются ногти на пальцах рук и ног, волосяные фолликулы и веки. Конечности становятся более пропорциональными по отношению к остальному телу и можно ясно различить мужские и женские половые органы. К концу 12-й недели все главные органы дифференцированы, хотя не все они полностью сформированы. МатьНачало беременности женщины переносят по-разному. Некоторые ощущают прилив сил, радости еще до того, как узнают, что они беременны. У других первые месяцы беременности сопровождаются усталостью, потерей аппетита и волнениями по любому поводу. Усталость – настолько типичная черта первых трех месяцев беременности, что ее считают одним из симптомов последней. Другой распространенный симптом – тошнота или рвота, обычно появляющаяся к концу первого месяца. Приступы тошноты у беременных могут возникать в любое время суток и обычно пропадают на третьем месяце. Частое мочеиспускание, набухание и болезненность молочных желез, увеличение количества вагинальной слизи – симптомы, которые может обнаружить женщина в первые три месяца беременности. Однако она не может заметить изменения, происходящие в это время в ее матке. Отсутствие менструации в положенные сроки нельзя считать надежным признаком беременности (пропуск менструации может быть вызван в числе прочих причин стрессом или болезнью), однако этот факт должен женщину насторожить. Чтобы прояснить ситуацию, можно приобрести специальный набор и провести тест на беременность самостоятельно, но полученные результаты следует обязательно проверить, обратившись к врачу. В прошлом для выявления беременности применяли биологические тесты на лабораторных животных: лягушках, кроликах или мышах, однако эти тесты были громоздкими, требовали много времени и средств и давали недостаточно точные результаты. В настоящее время разработано множество иммунологических тестов, позволяющих получить ответ всего за две минуты. Они основаны на выявлении в моче хорионического гонадотропина (ХГЧ) – гормона, секретируемого плацентой. Капельку мочи помещают на предметное стекло (или в пробирку) и смешивают с определенными реактивами. При наличии в моче ХГЧ смесь не коагулирует и результаты теста считаются положительными, т.е. указывают на беременность. При соблюдении методики точность тестирования достигает 99% даже при сроке беременности 1 нед. Существуют и другие домашние тесты на беременность, которые легко провести самостоятельно. Они основаны на использовании моноклональных антител (синтезируемых "по заказу" белков, которые способны связывать даже очень небольшие количества содержащегося в моче ХГЧ) и дают результаты в течение 5-10 мин с высокой степенью точности. Тест-система "First Response Pregnancy Test Kit", которую можно использовать при задержке менструации на один день, дает результат (превращение пробы из бесцветной в розовую) всего за 5 мин. Имеются и другие комплекты, использующие моноклональные антитела – Advance, Daisy 2, Fact Plus, Q Test и Answer Plus. Все они стоят от 10 до 15 долларов. Как показали недавние исследования, точность тестов на беременность, проводимых дома неспециалистами, почти на 10% ниже, чем при проведении тех же тестов квалифицированными лаборантами; поэтому результаты домашних тестов необходимо проверить. Отрицательный результат теста на беременность, независимо от применяющегося метода, нельзя считать абсолютно надежным; спустя 1-2 нед необходимо провести повторное тестирование. Женщинам следует как можно раньше узнать о своей беременности, с тем чтобы начать заботиться о своем здоровье (полноценное питание, отказ от курения, спиртных напитков и любых наркотических препаратов, выдаваемых по рецептам, без рецептов и запрещенных). Ранняя диагностика беременности необходима также потому, что аборт, если он необходим, следует сделать в первые три месяца, когда это наименее опасно и достаточно просто. Беременность можно обнаружить и другими способами. Врач во время обследования может обратить внимание на: 1) размягчение шейки матки; 2) синеватую окраску влагалища и шейки; 3) размягчение матки непосредственно над шейкой или 4) неравномерное увеличение размеров матки. Эти признаки беременности обычно имеют место на 6-й нед, но они подвержены весьма сильной изменчивости. Наиболее надежные физические методы выявления беременности – прослушивание сердцебиений плода, регистрация шевелений – в первом триместре не применяют; визуализацию плода при помощи УЗИ до наступления второго триместра обычно тоже не проводят. Следует иметь в виду один интересный факт: многие беременности заканчиваются самопроизвольно на той стадии, когда их еще нельзя обнаружить клинически. Использование тест-систем с ХГЧ показало, что 22% всех беременностей, обнаруженных сразу после имплантации (до первой пропущенной менструации), не сохранились до того времени, когда их можно было обнаружить клинически (Wilcox et al., 1988). (В целом общая доля таких беременностей составила 31%.) Причины самопроизвольного аборта на ранних стадиях в настоящее время не вполне понятны. Некоторые специалисты полагают, что природа элиминирует таким образом эмбрионы, имеющие те или иные дефекты. Когда женщина узнает о своей беременности, она может испытать счастье, гордость и в то же время страх, раздражение или подавленность. Ее реакция зависит от многих факторов: от возраста, семейного положения, материальных возможностей, профессиональных устремлений, от того, насколько была желанна эта беременность и видит ли себя женщина в роли матери. Сомнения и тревога по поводу беременности (даже если она была запланирована) сродни тем чувствам, которые мы все испытываем, сделав в жизни какой-то важный выбор. В тот ли колледж я поступила? Правильно ли я выбрала спутника жизни? Почему я купила именно эту машину, ведь другая выглядит такой привлекательной? Первоначальные чувства неуверенности и сомнения вовсе не означают, что мы будем негативно относиться к данному событию в дальнейшем. Осознав, что ей предстоит ввести в этот мир ребенка, женщина испытывает огромную психологическую нагрузку; ей требуется время, чтобы осмыслить и принять это. Многие женщины, особенно те, у которых прежде детей не было, видят необычно яркие сны о своей беременности. Иногда эти сны бывают мучительными. Например, женщине может сниться, что ребенок родился с каким-то врожденным дефектом или же ребенок здоров, но его похищают из детской палаты. Подобные сны – явление совершенно нормальное, они отражают подсознательную тревогу, которую беременная отгоняет от себя в часы бодрствования (Todd, Tapley, 1988). ОтецМужчины очень остро переживают факт будущего отцовства, хотя к их чувствам в этот период окружающие часто относятся пренебрежительно. Первой реакцией на сообщение партнерши о ее беременности может быть восторг, радость, удивление, неуверенность или озабоченность. Необходимо время, чтобы мужчина освоился с новой ролью. Беспокойство по поводу самочувствия будущей матери и развивающегося ребенка может быть очень сильным до тех пор, пока беременность не станет заметной и плод не начнет шевелиться (Grossman, Eichler, Winickoff, 1980). Тревога мужчины может быть связана с дополнительной ответственностью, материальной и эмоциональной, которую налагает на него будущее отцовство. Беспокойство и желание разделить с женщиной ее тяготы, вызванные беременностью, могут быть настолько сильными, что мужчина начинает испытывать те же физические симптомы, что и его жена, например тошноту по утрам. По результатам недавно проведенного в Америке обследования 23% будущих отцов страдают таким синдромом сопереживания (Lepkin, 1982). Многие мужчины плохо представляют себе, допустимы ли половые контакты во время беременности, может ли беременная женщина без ущерба будущему ребенку заниматься физическими упражнениями или тяжелой работой. Другие не понимают, почему жена все время хочет спать, и расстраиваются, полагая, что такое состояние у нее будет продолжаться до самых родов. И женщина, и мужчина будут относиться ко всему этому более спокойно, если у них уже есть ребенок и они имеют некоторое представление об особенностях протекания беременности. В первые месяцы беременности у многих супружеских пар наблюдается эмоциональное и физическое сближение. Беременность может стать стимулом, побуждающим к проявлению любви и преданности друг другу, а первая беременность – особенно хороший повод для того, чтобы вместе строить планы и мечтать о будущем. Второй триместрРазвитие плодаНа 4-м мес у плода развиваются губы, пальцевые узоры, на голове начинают расти волосы. Он производит сосательные движения и заглатывает небольшие количества амниотической жидкости. Плод очень активно движется и переворачивается в амнионе (рис. 5.5 ). Он начинает реагировать на звуки; периоды активности чередуются с периодами покоя. На 6-м мес у плода открываются глаза, волосы на голове удлиняются. К концу второго триместра длина плода достигает 30 см, а вес – 600-700 г. У ребенка, появившегося на свет на этой стадии, шансы на выживание невелики.
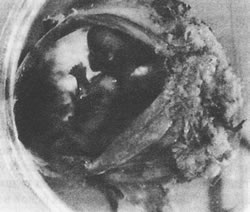
Рис. 5.5 Плод в возрасте 16 недель Несмотря на то, что все органы на этой стадии развития уже сформировались, 16-недельный плод не способен существовать вне утробы матери, так как у него еще не развиты легкие. МатьВо втором триместре в организме беременной женщины происходит много изменений. Объем ее талии увеличивается, живот выдается вперед и прежняя одежда становится тесной. Некоторых женщин такие изменения фигуры огорчают, другие же, напротив, счастливы и хотят оповестить весь мир о своей беременности. К концу 4-го мес. (между 16-й и 18-й нед) женщина обычно начинает чувствовать шевеление плода. Это событие волнует и в то же время успокаивает женщину, поскольку развивающийся зародыш как бы "сообщает", что с ним все в порядке. Когда в течение следующих недель толчки и повороты становятся более энергичными, восторг перед этими новыми ощущениями может смениться раздражением. Настроение матери в этот период неровное: она то испытывает к плоду любовь и нежность, а то возмущается его властью над ней. Во втором триместре матка значительно увеличивается в размерах и начинает заполнять верхнюю часть брюшной полости. Это обычно приводит к нарушению пищеварения и к запорам. Кожа на животе растягивается и на ней могут появиться розовые или красноватые стрии беременности. Молочные железы заметно увеличиваются, соски набухают и темнеют, а околососковые кружки расширяются; из сосков может начать сочиться желтоватая жидкость – молозиво, являющееся предшественником молока. Эти изменения возникают под действием гормонов, вырабатываемых плацентой, и подготавливают молочные железы к секреции молока. Другие физические изменения создают более мелкие проблемы: под давлением увеличивающейся в размерах матки может наблюдаться варикозное расширение вен на ногах и образование геморроидальных узлов. Из-за увеличения объема крови нередки носовые кровотечения. Задержка воды в организме может привести к отекам – пастозности кистей рук, запястий, лодыжек и ступней. Тошнота беременных, часто наблюдающаяся в первые месяцы, обычно в этот период проходит, и у женщин появляется хороший аппетит. Психологически второй триместр часто бывает временем относительного спокойствия и уверенности. Большинство женщин успевают приспособиться к своему состоянию и чувствуют себя более энергичными, чем в начале беременности. У некоторых женщин заметно повышается чувственность; более того, есть женщины, которые впервые испытывают оргазм именно в этот период (Masters, Johnson, 1966). ОтецХотя до рождения ребенка еще далеко, во втором триместре отец, вероятно, начинает более четко представлять все, что связано с беременностью его партнерши. Он видит явные изменения, происходящие с ее телом, но эти изменения наступают постепенно, так что у него есть время приспособиться к ним. Ощущая шевеления или повороты плода, мужчина лучше осознает свою причастность ко всему происходящему. Возродившаяся энергия его партнерши также успокаивает; супруги проводят вместе больше времени – приятная интерлюдия, которой очень скоро, с появлением новорожденного, придет конец. Волнения отца по поводу хрупкости развивающегося плода обычно в этот период уже проходят. Одно из самых разумных новшеств, возникших за последние годы, это тенденция все шире привлекать отцов к участию во всем, что происходит с их беременными партнершами. Например, отец может присутствовать при дородовых обследованиях, чтобы заранее познакомится с акушеркой или врачом и задать интересующие его вопросы. Если при таком обследовании проводится УЗИ, отец сможет увидеть изображение развивающегося плода на мониторе ультразвукового аппарата, что часто оказывается увлекательным и волнующим. Весьма полезно также прочитать некоторые из тех популярных брошюр по беременности и родам, которые рекомендованы их партнершам, с тем чтобы быть в курсе происходящего и иметь возможность обсуждать полученную информацию с женой или с другими будущими отцами. Весьма разумно брать отпуск на время родов, с тем чтобы оказаться дома с новорожденным и его матерью, когда настанет великий день. Мы рекомендуем будущему отцу, если ему это кажется желательным, выяснить возможность получения такого отпуска заранее, не позднее, чем во втором триместре. Даже если ваш работодатель утверждает, что в его компании официально не принято предоставлять отпуск отцу в связи с рождением ребенка, проявив настойчивость, вам возможно удастся ввести новый порядок и стать первым, кто воспользуется этим правилом. Если ваша попытка окончится неудачей, можно попробовать договориться об отпуске на 1-2 нед после рождения ребенка, что создало бы прекрасную возможность разделить с женой заботы о малыше с самых первых дней его жизни. Группы психологической подготовки
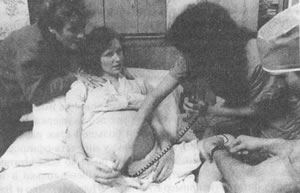
Группы психологической подготовки, подобные показанной на этой фотографии группы Ламаза, дают возможность супружеским парам поговорить о волнующих их проблемах и постепенно освоиться с тем, что им предстоит в будущем. В последние годы широкое распространение получили группы психологической подготовки, которые женщины посещают в первом и втором триместре. Эти занятия отличаются от тех, которые проводятся на более поздних стадиях беременности и имеют цель помочь супругам подготовиться к родам. Группы психологической подготовки концентрируют внимание на эмоциональной адаптации супругов к беременности, разъясняя им физические изменения, происходящие в организме будущей матери, и помогая подготовиться к переходу от чисто супружеской к семейной жизни. Как правило, группа состоит из руководителя и 4-8 супружеских пар, которые собираются за период беременности три или четыре раза на сессии, продолжающиеся по одной неделе. Одно из главных достоинств таких встреч состоит в том, что людям, объединенным общими интересами и заботами, легче говорить о своих чувствах и переживаниях. Вот что рассказал один из будущих отцов о занятиях, которые он посещал: Вначале меня не очень привлекали эти занятия; я живо представлял себе бесконечные нудные лекции. Но все оказалось совсем не так: это были по большей части разговоры... и они дали мне возможность узнать о том, что чувствуют другие мужчины, находящиеся в таком же положении, как и я. Я успокоился, когда узнал, что многие мои заботы вовсе не столь необычны; полезно было также услышать, как другие пары справляются с этими проблемами. А в конечном итоге эти занятия сильно сблизили нас с женой. (Из картотеки авторов) О том, где и когда происходят такие занятия, можно узнать у акушерок, гинекологов, в родильном доме или в ближайшей больнице. Если в вашем районе таких групп нет, организуйте ее сами и пригласите руководителя. Третий триместрРазвитие плодаВ течение седьмого месяца завершается формирование головного мозга и нервной системы; под кожей появляется жировая ткань и на многих участках тела исчезают покрывающие плод пушковые волосы. В случаях преждевременных родов в начале 7-го мес вероятность выживания ребенка равна 20%, но к 8-му мес она повышается до 85% (Pernoll, Benson, 1987), На 8-м мес кожа становится розовой, морщинистость кожи исчезает. Ребенок принимает положение головой вниз, если этого не произошло раньше. На 9-м мес плод обычно менее активен, чем прежде; отчасти это объясняется тем, что он вырос и ему стало тесно в матке. Глаза у всех народившихся детей синие; настоящий цвет устанавливается только после того, как ребенок некоторое время побудет на свету. Плод получает от своей матери различные антитела, которые помогают ему бороться с инфекциями в раннем возрасте. В среднем длина тела доношенного младенца составляет 50 см, а вес – 3100-3400 г. МатьУвеличение размеров и плотности матки совершенно очевидна. Когда женщина стоит, живот заметно выступает вперед, смещая центр тяжести ее тела. Чтобы сохранить равновесие, ей приходится ходить, откинув голову и плечи назад и выпячивая грудь вперед; такое положение вызывает боль в спине (весьма распространенный симптом на последних месяцах беременности). Увеличенная матка давит на кровеносные сосуды в нижней части тела, что обусловливает частые судороги в ногах. Давление приподнятой диафрагмы на легкие приводит к одышке, а давление матки на мочевой пузырь вызывает частые позывы к мочеиспусканию. Многим женщинам бывает трудно сдерживать прибавку веса во время беременности, особенно в последнем триместре. Врачи обычно настаивают, чтобы увеличение веса не превышало 11-12 кг, поскольку лишний вес повышает вероятность осложнений. С другой стороны, слишком малая прибавка потенциально опасна для плода, так как для нормальных физиологических изменений необходимо увеличение веса почти на 9 кг. В это входит вес ребенка (3 кг), плаценты и плодных оболочек (600 г) и амниотической жидкости (около 1 кг), а также увеличение веса матки (1,2 кг), крови (1,5 кг) и молочных желез (0,5 кг). Еще 1 или 1,5 кг приходится, вероятно, на нормальную задержку жидкости. В последние месяцы беременности учащаются сокращения Брекстона-Гикса – безболезненные короткие эпизоды напряжения мышц матки, не являющиеся признаками наступления родов. У первородящих женщин опущение головки плода в таз происходит в последние недели беременности. Для конца третьего триместра характерен физический дискомфорт и разного рода неудобства. Каждый день кажется более длинным, чем предыдущий; ночью женщина часто просыпается, пытаясь устроиться поудобнее; ее будят также шевеление плода или необходимость сходить в туалет. Сил становится меньше, раздражительность возрастает. Женщину (особенно рожающую впервые) тревожит боль, которую ей предстоит испытать во время родов и боязнь родить больного ребенка. Беременная чувствует себя рабом собственного тела, которое кажется ей чужим. ОтецПоследние три месяца беременности приносят немало волнений и мужчине. Изменение фигуры и физический дискомфорт партнерши могут привести и к тому, что она утратит для него сексуальную привлекательность или же, напротив, его продолжающееся влечение перестанет находить у нее ответ. Поэтому некоторые мужчины в этот период начинают искать секс на стороне (Masters, Johnson, 1966). Мужчины чувствуют свою отчужденность и по другим причинам. Так, беременная женщина, как правило, сильно сближается со своей матерью, причем чем ближе роды, тем больше времени они проводят вместе. Привязанность женщины к своему врачу также может вызывать у мужчины ощущение собственной "заброшенности". Общение с друзьями, развлечения и другие элементы "прошлой" жизни сводятся на нет, и естественно, что мужчина жаждет возврата к "нормальному" существованию. Тем не менее большинство мужчин испытывают чувства глубокой преданности, близости и признательности к своим беременным подругам. Они окружают заботой своих жен, а в тех случаях, когда роды происходят в больнице, очень сильно волнуются, сопровождая их туда, особенно, если роды уже начались. Если это их первый ребенок, мужчины могут чувствовать некую неловкость и неуверенность, не зная, "как они с этим справятся". Гигиена и режим беременной женщиныВ большинстве случаев беременность протекает гладко как для матери, так и для еще неродившегося ребенка, но иногда возникают осложнения. Соблюдение гигиены беременных не только повышает шансы матери сохранить здоровье, но и обеспечивает благополучное развитие плода. Люди иногда полагают, что забота о здоровье беременных должна лежать на враче, акушерке или медицинской сестре, но на самом деле больше всего об этом должна думать будущая мать. Выполнение ею своих обязанностей гораздо важнее контроля со стороны медиков, поскольку она находится в непосредственной и непрерывной связи со своим будущим ребенком. Соблюдение гигиены беременных – это прежде всего способ избежать возникновения проблем; кроме того, постоянное наблюдение позволяет как можно раньше обнаружить возможные осложнения и свести к минимуму их воздействие. ПитаниеХорошее питание в период беременности чрезвычайно важно для будущей матери и ребенка. В это время женщина нуждается в разнообразной пище и некоторых дополнительных веществах – витаминах и минеральных элементах. Они необходимы для удовлетворения потребностей ее организма и развивающегося ребенка. Плохое питание матери может замедлить развитие плода, привести к преждевременным родам и рождению ребенка с низким весом (гипотрофия плода). Как преждевременные роды, так и низкий вес ребенка при рождении повышают вероятность смерти в младенческом возрасте; кроме того, гипотрофия плода может сопровождаться повреждениями мозга и задержкой развития. Большое значение имеет и то, как питалась женщина до беременности. Если этому вопросу уделялось мало внимания, необходимо принять меры, чтобы с первых дней беременности она получала дополнительные количества ряда питательных веществ. В любом случае помимо обычного дневного рациона необходимо 300 дополнительных калорий и дополнительные количества белков, кальция, железа и витаминов А, В, С и D. Белок, содержащийся в мясе, рыбе, яйцах и молочных продуктах, имеет важное значение для роста плаценты, матки и кровоснабжения организма беременной женщины. Кальций, получаемый главным образом из молочных продуктов и овощей, необходим для роста скелета зародыша и зачатков его зубов; недостаток кальция может быть также причиной судорог мышц у матери. Железо, содержащееся в говядине, баранине, мясе других животных, сушеных фруктах, яйцах и обогащенных крупяных продуктах, необходимо для вырабатывания эритроцитов и предотвращения анемии (малокровия) у матери; фолиевая кислота, содержащаяся в листовых зеленых овощах, также помогает предупредить малокровие. Необходимые витамины обычно обеспечивает сбалансированная диета, в которую входят молоко, хлеб, свежие фрукты и овощи. Лекарственные веществаПочти любое лекарственное вещество, поступившее в организм беременной женщины, переходит через плаценту в кровоток развивающегося плода. Поскольку не всегда бывает ясно, какие лекарственные вещества могут повредить ребенку, совершенно необходимо ограничить их прием только самыми крайними случаями, даже если препарат представляется безвредным для матери. Факторы, вызывающие пороки развития у зародыша, вызывают тератогенами. Эффект, вызываемый токсичным препаратом, частично зависит от того, на каком сроке беременности он потребляется. Некоторые вещества избирательно влияют на развитие определенного органа у плода и не наносят вреда после того, как этот орган сформировался. Прием лекарственных веществ в первой половине беременности особенно опасен, поскольку именно в это время происходит закладка основных органов. Эффект лекарственных препаратов зависит также от продолжительности их приема: одна таблетка вряд ли нанесет вред, тогда как продолжительный прием может привести к тяжелым последствиям. Действие лекарственных веществЛекарственных препаратов, способных нанести вред плоду, очень много; в этот список входят многие хорошо известные лекарства. Например, аспирин может оказаться причиной кровотечения у плода, а если принимать его одновременно с большими количествами кофеина и фенацетина (что обычно делают при головных или других болях), может привести к гипотрофии плода, переношенной беременности, малокровию и низкой выживаемости новорожденных (Collins, Turner, 1975). Имеются также сообщения о различных врожденных пороках, вызываемых транквилизаторами, в частности расщелине нёба (седуксен), и пороках сердца (элениум и мепробамат). Талидомид – очень популярный в начале 60-х гг. транквилизатор (от которого теперь полностью отказались) при использовании его на ранних стадиях беременности приводит к очень сильным нарушениям в развитии конечностей у плода. Противоэпилептические средства, принимаемые матерью во время беременности, также могут оказаться причиной врожденных дефектов у плода (Jones et al., 1989). Тератогенное воздействие нередко оказывают и гормоны. Например, обнаружилось, что прием противозачаточных таблеток во время беременности может приводить к порокам сердца у ребенка (Nora, Nora, 1973; Hernonen et al., 1977), a также к аномалиям конечностей, спинного мозга, трахеи и почек (Janerich, Piper, Glebatis, 1974). Прогестерон или тестостерон могут вызвать маскулинизацию у плода женского пола, а прогестины или эстрогены нарушают формирование полового члена у плода мужского пола. Одна из форм эстрогена – диэтилстильбестрол (ДЭС), который принимают многие женщины при угрозе выкидыша, может вызвать рак влагалища у их будущих дочерей. Изоретиноин (коммерческое название роаккутан) – препарат для лечения угрей, чрезвычайно опасен во время беременности, так как способен спровоцировать самопроизвольный выкидыш или серьезные врожденные дефекты черепа и лица, сердца, вилочковой железы и головного мозга (Lammer et al., 1985). В табл. 5.1. перечислены лекарственные вещества, способные нанести вред плоду. Таблица 5.1 Лекарственные препараты, способные оказать вредное воздействие на развивающийся плод(Wilson, 1977; Benson, 1978; Kalten, Warkany, 1989; Jones etal., 1989)
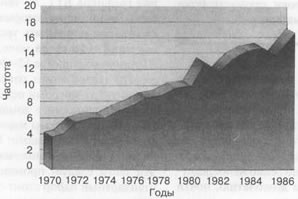
См. Применение лекарств во время беременности Злоупотребление наркотикамиБеременные женщины, употребляющие кокаин, героин, барбитураты и амфетамины, подвергают опасности здоровье будущего ребенка. Злоупотребление наркотиками во время беременности может привести к гипотрофии плода и преждевременным родам. Кроме того, плод, находясь во чреве матери, может приобрести зависимость от наркотиков, и в этом случае в первые дни после рождения ребенок будет испытывать муки, типичные для абстиненции. Обычные явления для детей, родившихся от матерей-наркоманок – судороги и угнетенное дыхание. Здоровье матери может быть надломлено плохим питанием, инфекционными заболеваниями (в особенности сывороточным гепатитом) и другими факторами, сопутствующими наркомании. По имеющимся оценкам ежегодно не менее 375 тысяч новорожденных могут оказаться жертвами злоупотребления наркотиками их матерями во время беременности (Silverman, 1989). В самом деле, в одном недавнем обследовании было обнаружено, что 15% беременных женщин употребляли наркотики (Chasnoff, Dandress, Barrett, 1990). Во многих случаях женщина даже не понимает, что, принимая наркотики, она подвергает опасности своего будущего ребенка. Влияние кокаина на развивающийся плод прежде подробно не изучалось, однако недавно было установлено, что применение этого наркотика во время беременности может привести к тяжелым последствиям (Chasnoff et al., 1989; Zuckerman et al., 1989). Помимо общего для всех наркотиков повышения вероятности выкидыша, преждевременных родов и мертворождений, кокаин оказывает специфичное действие – нарушает рост и развитие мозга. Кокаиновые дети, как их называют в больницах, имеют меньшие размеры тела и головы; кроме того, у них выше частота пороков развития, затрагивающих половые органы или систему мочеиспускания (почки, мочеточники, мочевой пузырь и мочеиспускательный канал). Они больше подвержены эпилепсии, чем другие дети, заметно отстают в развитии, отличаются повышенной нервозностью, раздражительностью и плохим сном, отклонениями в характере и пониженной способностью к взаимодействиям с другими детьми (Spear, Kirstein, Frambes, 1989). Научных данных об отдаленных последствиях злоупотребления наркотиками во время беременности пока еще мало. Однако по мнению многих специалистов, совокупные воздействия приема разных наркотиков (что довольно часто имеет место у наркоманов) может оказаться опаснее, чем прием одного препарата. КурениеКак показывают десятки исследований, курение во время беременности приводит к недоношенности и низкому весу новорожденных, повышению частоты спонтанных абортов, осложненным беременностям и высокой перинатальной смертности (гибели плода непосредственно перед родами или новорожденного в первые дни жизни) (подробно см. Coleman, Piotrow, Rinehart, 1979; Rush, Callahan, 1989). Установлена тесная связь между курением матери в период беременности и преждевременными родами (среди женщин, выкуривавших в этот период не менее пачки сигарет в день, риск преждевременных родов до 33 недель беременности возрастает на 60% (Shiono, Klebanoff, Rhoads, 1986). Показано также, что для таких детей вдвое выше вероятность появления в семилетнем возрасте гиперактивности и других отклонений в поведении. Дети от курящих матерей отстают и в физическом, и в умственном развитии (показатель IQ у них, как правило, ниже) (Dunn et al., 1977). Влияние курения марихуаны на развитие плода остается неясным. Известно, что активные химические компоненты марихуаны проходят через плацентарный барьер (Harbison, Mantilla-Plata, 1972); кроме того, в ряде исследований на животных была установлена связь нарушений развития плода и преждевременных родов с действием больших доз марихуаны. Возможно, однако, что результаты этих исследований неприложимы к людям. Систематическое частое курение марихуаны понижает содержание пролактина в крови у женщин (Kolodny et al., 1980); поэтому возможно, что курение марихуаны оказывает влияние на ребенка в период кормления грудью. Результаты исследования детей первого месяца жизни показали, что воздействие марихуаны в утробе матери может "несколько затормозить развитие центральной нервной системы", однако последующее обследование тех же детей в возрасте 1 и 2 лет не засвидетельствовало у них никаких негативных эффектов (Fried, 1989). АлкогольПотребление беременной женщиной больших количеств спиртных напитков может нанести значительный вред будущему ребенку. Алкогольный синдром плода характеризуется нарушениями роста и развития, патологией головного мозга и нервной системы, дефектами лица, затрагивающими, как правило, глаза (Quellette et al., 1977; Clarren, Smith, 1978; Dorris, 1989). У детей матерей-алкоголичек иногда обнаруживается умственная отсталость. Кроме того, алкогольный синдром плода сказывается на поведении, проявляясь беспокойностью в младенческом возрасте и гиперактивностью в детстве (Smith, 1979). Как показали более поздние исследования, эти основные аномалии поведения, к которым впоследствии добавляются постоянное отставание в учебе, сохраняются у подростков и взрослых (Streissguth, Sampson, Вагг, 1989). По мнению многих ученых, даже умеренное потребление спиртных напитков рискованно для беременных женщин, однако конкретных сведений по этому вопросу недостаточно. В исследовании почти 32 000 беременных женщин было установлено, что потребление 1-2 обычных порций алкоголя в день существенно повышает риск рождения умственно отсталого ребенка (Mills, 1984). Очевидно, беременным женщинам лучше всего совершенно отказаться от спиртного. Чем меньше вы будете пить во время беременности, тем лучше. Физическая активностьНе следует считать, что беременной противопоказана всякая физическая нагрузка. Здоровой женщине обычно не приходится существенно менять свой образ жизни. Многие продолжают работать и заниматься спортом до последнего месяца беременности, пока не начинают испытывать усталость и дискомфорт. В этом плане лучше всего руководствоваться здравым смыслом, поскольку пределы, за которыми наступает переутомление, весьма индивидуальны. Каждая женщина в зависимости от своего состояния и срока беременности должна сама решать, стоит ли ей ходить на лыжах, нырять, кататься на роликовых коньках, подниматься в горы и заниматься другими видами спорта, сопряженными с физическими опасностями. Важное значение имеет также достаточная продолжительность сна, однако у разных женщин потребность в сне значительно варьирует. Если беременность сопровождается различными недомоганиями, например высоким давлением или кровянистыми выделениями из влагалища, необходим дополнительный отдых. Сексуальная активность беременной женщиныВоздействие беременности на сексуальные чувства и функции неоднозначно. У некоторых женщин беременность сопровождается повышением сексуальной активности и усилением чувственности, тогда как другие либо не замечают никаких изменений, либо констатируют ослабление сексуальных ощущений. По высказываниям многих супружеских пар беспокойство о ребенке и неудобства, создаваемые выпирающим животом, приводят к добровольному отказу от секса на поздних стадиях беременности. Некоторые супруги решают эти проблемы, используя удобные позы во время полового акта или прибегая к сексуальной игре без настоящего соития. Следует помнить, что секс не сводится к одному лишь половому акту; различные виды сексуальной игры, например оральный секс, эротический массаж и взаимная мастурбация, могут приносить глубокое удовлетворение и способствовать сохранению чувства интимной близости. Мастере и Джонсон (1966) обнаружили заметные различия в характере сексуального поведения у разных женщин в первые три месяца беременности. Как и следовало ожидать, беременные, страдающие тошнотой и сильной утомляемостью, сообщали о потере интереса к сексу и о низкой частоте сексуальных контактов, а женщины, не испытывающие недомогания, говорили прямо противоположное. Однако во втором триместре беременности 80% опрошенных женщин отмечали повышение сексуальности, выражавшееся в усилении полового влечения и физической реактивности. В последние три месяца, по мнению большинства опрошенных, происходит явный спад сексуальной активности. Главной причиной этого женщины считают уменьшение их физической привлекательности, но мужчины отвергают подобное объяснение, настаивая на том, что они беспокоятся о благополучии будущего ребенка и своих жен. Вывод о повышении сексуальной активности во втором триместре беременности подтвержден в ряде других исследований (Falicov, 1973; Tolor, Di Grazia, 1976). Следует дать несколько практических советов относительно сексуального поведения во время беременности. Если у женщины в прошлом был выкидыш или если течение нынешней беременности указывает на возможность выкидыша, ей следует отказаться от любых видов сексуальной активности, которые могут вызвать оргазм, так как сокращения матки, происходящие при оргазме, сопряжены для нее с риском. При влагалищных или маточных кровотечениях также следует избегать любых форм сексуальной активности, до тех пор пока не будет получено разрешение врача. Сильное вдувание воздуха во влагалище при орально-генитальных контактах может оказаться опасным для беременной женщины, так как может привести к аэроэмболии (попаданию пузырьков воздуха в кровяное русло). Куннилингус, не сопровождающийся вдуванием воздуха во влагалище, неопасен. В случае разрыва плодных оболочек как коитус, так и куннилингус должны быть запрещены, поскольку это может привести к инфицированию плода. Помимо указанных обстоятельств, сексуальная активность во время беременности вполне безопасна и для плода, и для матери. Некоторые врачи высказывали опасения по поводу того, что оргазм может вызвать преждевременные роды. Теоретически такую возможность на поздних сроках беременности исключить нельзя (сокращения матки, сопровождающие оргазм, вероятно, способны спровоцировать начало родов у небольшого числа беременных женщин, кроме того, данную реакцию могут вызвать простагландины, содержащиеся в сперме), однако Перкинс (Perkins, 1979) не обнаружил значимой корреляции между оргазмом или половым сношением и преждевременными родами. Напротив, достижение оргазмов в результате мастурбации или полового акта по данным статистики ассоциировалось с низкой частотой преждевременных родов. Cм – Позы для занятия сексом во время беременности Как бороться с тошнотой при беременностиЕшьте понемногу 5-6 раз в день, вместо того чтобы съедать большие порции за 2-3 раза. Старайтесь сократить количество белков за счет увеличения количества углеводов. Избегайте жареного и жирного. Пейте побольше, чтобы нейтрализовать кислый желудочный сок и предотвратить обезвоживание организма в результате рвоты. Тошноту можно подавить, посасывая карамельки и леденцы. Многим женщинам очень помогает сосание маленьких кусочков льда или замороженного фруктового сока. Ешьте что-нибудь на ночь; это уменьшит тошноту на следующее утро. Источник: Modified from Todd and Tapley, 1988, table 7.1. Reprinted from Columbia University College of Physicians and Surgeons Complete Guide to Pregnancy by permission of Crown Publishers, Inc. Copyright © 1988 by the College of Physicians and Surgeons of Columbia University. Сигналы тревоги в период беременностиПри наличии у беременной женщины одного из перечисленных ниже симптомов ей следует немедленно обратиться к врачу. Необычно густые или пахучие выделения из влагалища Очень сильные головные боли, головокружение или пелена перед глазами; постоянная усталость или затрудненное дыхание Кровянистые выделения Пастозность кистей рук и лица (особенно в последние 4 мес) Отсутствие признаков родовой деятельности по прошествии более чем суток после разрыва плодного пузыря Судороги или потеря сознания Заметное уменьшение отделения мочи Сильная необъяснимая боль в плече С изменениями из Population Reports, Series L № 7, сентябрь, 1988; Todd, Tapley, 1988, табл. 8.1. РодыПодготовка к рождению ребенкаЖенщине, рожающей впервые, процесс родов кажется таинственным и страшным. Эти страхи можно в значительной мере преодолеть, посещая специальные занятия и получая правдивую информацию из книг или бесед со своим врачом. Поскольку друзья и родные очень часто бывают склонны пересказывать страшные истории, помните, что к сведениям, поступающим из таких источников, следует относиться весьма критически. Чтобы извлечь максимальную пользу из проводимых в больницах занятий, беременной женщине лучше посещать их вместе со своим мужем. Занятия обычно проходят в форме лекций и бесед, а также просмотра кинофильмов или слайдов, на которых засняты типичные роды. Участников знакомят с медицинской терминологией, обстановкой в предродовой палате, работой детского отделения. Такие экскурсии необходимы, чтобы впоследствии, во время родов, больничные помещения и их оборудование не казались женщине незнакомыми и пугающими. Если принято решение проводить роды дома, необходимо заранее все тщательно спланировать и подготовить. Роды не всегда начинаются точно в срок, и ребенок вполне может появиться на неделю или две раньше, чем его ожидали. Хотя некоторые врачи соглашаются принимать роды в домашних условиях, чаще для этого приглашают акушерок или даже повитух. Повитухи могут иметь или вовсе не иметь образования. В отличие от них все акушерки имеют специальные дипломы и большой стаж работы в медицинских учреждениях; у них есть официальное разрешение принимать роды во всех штатах, тогда как повитухам это разрешено только в 10 штатах (например в Аризоне, Нью-Мексико и Вашингтоне), а в 10 других, в том числе в Калифорнии, их деятельность запрещена законом (Pinkney, 1990). В большинстве штатов прием родов повитухами сильно ограничен, хотя и не запрещен полностью. Независимо от того, кому вы доверяете принимать роды на дому, необходимо заранее обсудить, что может при этом понадобиться, учитывая возможность различных непредвиденных обстоятельств. Так, многие повитухи сами предлагают договориться с педиатром, с тем чтобы он посетил новорожденного вскоре после появления на свет. Сторонники родов на дому полагают, что роженицы, находясь в привычной обстановке и окруженные любовью близких, имеют больше возможностей сосредоточиться на процессе рождения ребенка. Кроме того, многие супруги считают, что роды на дому устраняют чисто эмоциональные нагрузки (например, отпадает необходимость иметь дело с администрацией больницы), а также обеспечивают поддержку со стороны семьи и друзей, что очень важно. Однако не все супружеские пары решаются отказаться от весьма обширного круга экстренных услуг, которые может предоставить больница в случае каких-либо осложнений, понимая, насколько велик при родах на дому риск потери драгоценного времени, если возникает необходимость в срочной медицинской помощи матери или ребенку. РодыРоды происходят в результате ритмических, возникающих через определенные интервалы сокращений матки, которые в конечном итоге завершаются рождением ребенка; после того, как ребенок появился на свет, матка, сокращаясь, выталкивает из себя плаценту и плодные оболочки. Родам предшествуют несколько связанных с ними событий. Как уже было сказано, за несколько недель до начала родов женщины, рожающие впервые, начинают испытывать некоторое облегчение. Сглаживание, или истончение шейки матки, и раскрытие маточного зева также начинаются за две недели до наступления родов. Очень надежный признак приближения родов – появление кровянистых выделений (Если за 1-2 дня до появления выделений женщину осматривал гинеколог, то их нельзя считать надежным признаком приближения родов, поскольку осмотр мог вызвать слабое кровотечение и разрушение слизистой пробки, охраняющей вход в шейку матки.). Обычно роды начинаются через несколько часов или несколько дней после этого. Примерно у 10% женщин плодные оболочки разрываются до начала родов (дородовое истечение вод). Теплая жидко Как начинаются родысть сочится или стекает по ногам (если женщина стоит) или на постель (если она лежит). Роды обычно начинаются в пределах суток после этого. Если роды не начались, то желательно прибегнуть к искусственной стимуляции, чтобы защитить ребенка от инфекции, так как он уже не изолирован от внешнего мира.
Мониторинг течения родов и прослушивание сердцебиений еще неродившегося ребенка. Как начинаются родыКакие именно биологические факторы вызывают начало родов, не вполне ясно. На протяжении многих лет считалось, что начало систематических сокращений матки стимулирует резкое снижение прогестерона к концу беременности, но недавние исследования медиков не подтверждают такое объяснение. Предполагали участие в этом одного из гормонов гипофиза – окситоцина, однако женщины, у которых эта железа была удалена хирургическим путем, тем не менее способны к нормальным спонтанным родам. Согласно имеющимся в настоящее время данным, толчок к началу родов дают простагландины, поскольку: 1) они способны вызвать сильные сокращения матки в любое время на всем протяжении беременности; 2) в плодных оболочках содержатся в высоких концентрациях вещества, необходимые для синтеза простагландинов; 3) некоторые лекарственные вещества, например аспирин, подавляющие образование простагландинов, могут задержать наступление родов (Cunningham, MacDonald, Gant, 1989). Клиническое течение родовВ течении родов выделяют три периода. Продолжительность каждого из них и испытываемые ощущения различны у разных женщин и при разных беременностях у одной и той же женщины. Ложные схватки представляют собой ярко выраженные сокращения Брекстона – Гикса, которые могут напоминать начало настоящих родов. Хотя ложные схватки иногда бывают настолько убедительными, что роженицу отвозят в больницу, их обычно удается отличить от настоящих родов. При ложных схватках сокращения происходят через разные промежутки времени, интервалы не укорачиваются, а женщина ощущает дискомфорт только в нижней части живота и в паху. Настоящие родовые схватки вызывают боли в спине и животе. Кроме того, ложные схватки не приводят ко все усиливающемуся сглаживанию и раскрытию шейки матки. Началом первого периода родов считают время, когда сокращения матки становятся достаточно сильными, длительными и частыми, чтобы могло начаться сглаживание и раскрытие шейки матки. При первой беременности полное сглаживание шейки происходит до начала раскрытия, а при последующих беременностях они происходят одновременно. После полного сглаживания шейки матки ее толщина уменьшается от примерно 2 см до толщины листа бумаги. Этот процесс измеряется в процентах. Если врач говорит роженице, что сглаживание достигло 50%, это означает, что толщина шейки составляет около 1 см. Когда зев матки достигает диаметра 10 см – ширина, необходимая для того, чтобы ребенок мог родиться, – раскрытие шейки завершено. Оно вызывается давлением, создаваемым сокращениями матки, которые, подобно клину, выталкивают в шейку амниотическую оболочку или головку ребенка. Первый период родов – самый продолжительный: при первых родах он занимает в среднем 13ч, а при последующих – 8 ч. В начале этой стадии, когда зев матки раскрыт совсем мало, сокращения бывают еще слабыми (продолжаются от 10 до 20 с) и разделены интервалами от 10 до 20 мин. Женщина обычно чувствует себя хорошо и может вставать с постели, если ей хочется. Более того, в одном недавнем исследовании было установлено, что если в начале родов женщина ходит (а не лежит в постели), то она чувствует себя лучше и меньше нуждается в обезболивающих средствах (Lupe, Gross, 1986). Кроме того, при ходьбе сокращения матки усиливаются, что может приблизить время изгнания плода. В течение первой стадии роженицу может подавлять мысль о том, как много времени требуется даже для совсем небольшого раскрытия шейки, однако как только раскрытие достигает 4-5 см, можно считать, что больше половины первой стадии уже пройдено. В эту более активную часть первого периода родов сокращения продолжаются обычно 30-60 с и происходят через каждые 2-4 мин. В это время женщине уже можно давать обезболивающие препараты; более ранний их прием может замедлить процесс родов. Существует много разнообразных обезболивающих средств (табл. 5.2); женщину следует ознакомить с ними заранее, с тем чтобы она могла задолго до начала родов, обсудив с акушеркой или врачом, выбрать то, что ей больше подходит. Прием любых обезболивающих препаратов сопряжен с риском для матери и для ребенка, однако при внимательном применении под наблюдением врача такие препараты можно использовать, чтобы несколько облегчить роды. Обезболивание имеет очевидные психологические и физиологические преимущества. Однако многие женщины, используя обезболивающие препараты, испытывают чувство вины, особенно если какая-то их подруга или родственница легко перенесла роды без таких препаратов и полна уверенности, что у всех все должно происходить точно так же. Есть и такие, которые полагают, что медики применяют эти препараты ради собственного удобства и выгоды. Возможно, в единичных случаях такая ситуация может иметь место, однако большинство врачей печется в первую очередь о благополучии и комфорте своей пациентки и ее ребенка. Заключительная часть первого периода родов (раскрытие 8 – 10 см) обычно самая тяжелая. Сокращения матки очень сильные и продолжаются по 45 – 60 с или дольше, а интервалы между ними не превышают 2 мин. При первых родах это продолжается около 40 мин, а при последующих – в среднем 20 мин. Чаще всего плодный пузырь разрывается именно в это время. Первый период завершается с полным раскрытием шейки. Таблица 5.2 Средства для обезболивания родов
Второй период родов, продолжающийся от полного раскрытия шейки до рождения ребенка, короче (он занимает в среднем 80 мин при первых родах и 30 мин при последующих) и обычно менее мучителен для матери. Она может теперь помогать продвижению ребенка, регулируя свои потуги. Сейчас же после рождения головки ребенка ее обтирают от крови и слизи, а рот и нос прочищают, чтобы помочь ему дышать. После полного изгнания плода (процесс, протекающий удивительно быстро при неосложненных родах) новорожденного держат ниже уровня тела матери и еще раз прочищают ему рот и нос. Пуповину перевязывают и перерезают на расстоянии примерно 3 см от тельца ребенка (спустя несколько дней подсохшая культя пуповины отпадает и от нее сохраняется только пупок). Хотя в кинофильмах или телевизионных постановках акушерка или врач нередко шлепают ребенка, чтобы заставить его кричать или дышать, на самом деле он это обычно делает спонтанно; если ребенок здоров, то после первого вдоха его кожа розовеет. Почти в 95% случаев ребенок идет головкой вперед – так называемое головное или затылочное предлежание плода. Ягодичное (тазовое) предлежание плода встречается примерно в 4% случаев; при этом сначала появляются на свет ягодица или ножка. В редких случаях ребенок бывает расположен поперек матки – поперечное предлежание плода – и вначале появляется его плечо или ручка. При ягодичном или поперечном предлежании необходимо либо повернуть ребенка, либо произвести кесарево сечение. Ребенка показывают матери и обычно дают ей подержать. Во избежание инфекции глаз новорожденного после прохождения через влагалище ему почти всегда закапывают глазные капли (обычно нитрат серебра) или обрабатывают глаза мазью, содержащей антибиотики. Кроме того, новорожденному вводят витамин К, чтобы предотвратить кровотечение, так как этот витамин не синтезируется в организме ребенка сразу после рождения. Наконец, если роды происходили в больнице или родильном доме, ребенку надевают на ручку бирку с его фамилией и датой рождения, берут отпечатки ступней, проводят медицинский осмотр, чтобы выявить возможные врожденные дефекты и другие непорядки со здоровьем. Третий период родов наступает после появления ребенка на свет. На этой стадии плацента отделяется от стенки матки и выходит наружу вместе с плодными оболочками ("рождение последа"). Это обычно занимает всего 10-12 мин. Наличие в матке даже совсем маленьких остатков плаценты или плодных оболочек может привести к кровотечению. См. статью Роды РодовспоможениеСуществует много различных точек зрения относительно оптимального варианта ведения родов; беременных женщин и врачей нередко бомбардируют информацией, "доказывающей" бесспорное преимущество того или иного способа. В настоящее время решение о месте и способе родоразрешения все чаще принимает будущая мать и ее супруг, не предоставляя это на усмотрение одних только медиков. Здесь мы рассмотрим некоторые и наиболее распространенные варианты. Роды в больнице
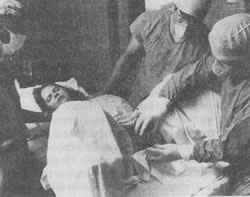
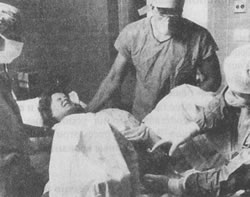
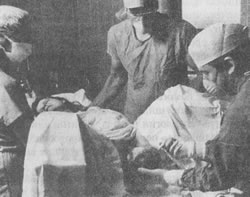
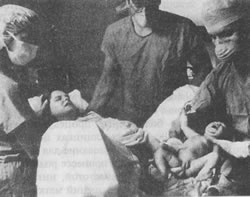
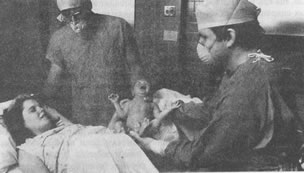
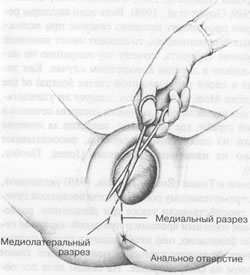
На этих фотографиях, сделанных в родильном доме, можно видеть как рождается головка ребенка, как врач удаляет слизь изо рта и носа; а также самого только что родившегося ребенка, еще связанного с матерью пуповиной. На нижней фотографии мать впервые смотрит на своего ребенка, а гордый муж наблюдает за этим событием. В больнице к ведению родов обычно приступают сразу после начала первого периода. Акушерка или врач задают роженице ряд вопросов, чтобы получить представление о том, как протекала беременность и о последовательности событий при приближении времени родов; проводится освидетельствование влагалища, чтобы установить степень раскрытия и сглаживания шейки. Обычно берут на общий анализ кровь и мочу; кроме того, проводят физикальный осмотр, чтобы оценить состояние здоровья матери и младенца. Дальнейшие больничные процедуры весьма разнообразны. Во многих клиниках используют сложное электронное оборудование для наблюдения за состоянием плода в процессе родов (мониторинг плода), а также за частотой, интенсивностью и длительностью сокращений матки у матери. Особенно важно контролировать сердечную деятельность плода, так как устойчивое изменение частоты сердечных сокращений может быть признаком неблагополучия. В некоторых случаях женщина поступает в больницу в тот день, когда ей положено рожать, незадолго до этого дня или немного позже, с тем, чтобы у нее искусственно вызвали роды. Эту процедуру, называемую стимуляцией родов, обычно планируют таким образом, чтобы дать женщине хорошо отдохнуть, а затем проводить роды в заранее подготовленных условиях в присутствии ее врача. К этому методу прибегают также при некоторых видах осложнений беременности, так как он дает возможность обезопасить от разного рода случайностей как мать, так и ребенка. Роды обычно стимулируют, давая матери окситоцин. Стимуляция родов сопряжена с некоторым риском и для матери, и для плода, но большинство врачей считает, что ее преимущества значительно превышают недостатки. Некоторые авторы заявляют, однако, что такой взгляд на данную проблему объясняется на самом деле медицинским "шовинизмом" и что стимуляция родов устраивает главным образом самих врачей (Hahn, Paige, 1980). Мужу роженицы обычно рекомендуют присутствовать при родах, с тем чтобы он мог участвовать в этом событии, ободряя и поддерживая женщину и помогая ей чувствовать себя более уверенно. В прошлом в большинстве больниц присутствие при родах других членов семьи было запрещено; в настоящее время многие больницы пересматривают свое отношение к этому вопросу. Независимо от того, кто из членов семьи присутствует при родах, акушерка непрерывно пристально и внимательно следит за всем происходящим. Иногда врачи нарушают целостность плодных оболочек, чтобы стимулировать продвижение родов. Внутривенное введение водного раствора глюкозы предотвращает обезвоживание организма, одновременно создавая условия для быстрого применения анестезии при переливании крови при наличии осложнений. В некоторых случаях приходится помогать рождению головки ребенка путем наложения щипцов; к этому прибегают при какой-либо патологии у плода, обвитии или выпадении пуповины, нарушающей кровоснабжение ребенка, или же если у матери в результате анестезии отсутствуют потуги. Многие американские врачи по установившейся практике при прорезывании головки (первое появление головки ребенка в отверстии влагалища) проводят эпизиотомию, с тем чтобы расширить это отверствие и облегчить прохождение головки. Эпизиотомия состоит в рассечении кожи и мышц промежности (область между влагалищем и анальным отверстием; см. рис. 5.6). Эпизиотомия позволяет решить несколько проблем; 1) ослабить давление, испытываемое головкой ребенка, и уменьшить тем самым родовую травму; 2) понизить риск разрыва промежности, что может привести к более обширному повреждению тканей с образованием рваной раны, с трудом поддающейся залечиванию; 3) наложить щипцы или применить вакуумную установку, если необходимо помочь рождению головки ребенка. В большинстве случаев женщины не чувствуют боли при эпизиотомии, так как промежность немеет под давлением головки ребенка.
Рис. 5.6. Эпизиотомия, производимая во время родов Некоторые авторы высказываются против широкого применения эпизиотомии, ссылаясь на то, что в Европе к ней прибегают менее чем в трети случаев. По их мнению отверстие влагалища способно сильно растягиваться, не разрываясь, что позволяет прибегать к эпизиотомии лишь в отдельных случаях (Arms, 1975; Lake, 1976; Boston Women's Book Collective, 1984). Хотя примерно в 80% случаев роды проходят без осложнений, родоразрешение в больничных условиях имеет ряд важных преимуществ. В стационаре есть специальная аппаратура для быстрого диагностирования нарушений, которые могут возникнуть у матери или у ребенка, а также все необходимое для проведения кесарева сечения (если оно потребуется); имеется кровь для переливания в случае кровотечения у матери, а также соответствующий персонал и специально оборудованные детские палаты для ухода за новорожденными. Некоторые обстоятельства, осложняющие роды, бывают известны заранее (например, ягодичное или поперечное преддежание плода, нездоровье матери), однако бывает и так, что проблемы выявляются лишь на поздних стадиях родов. Естественные родыТермин "естественные роды" относится к методике ведения родов, описанной английским акушером Грантли Дик-Ридом в книге "Роды без страха" (Grantly Dick-Read, 1932). Он возражал против усиленного врачебного вмешательства в этот естественный процесс и считал главными причинами боли и затруднений при родах страх и напряженность, воспитанные культурной средой. По его мнению, именно страх и ожидание боли приводят к психологической напряженности, которая противодействует расширению родового канала и фактически представляет собой результат самовнушения. Чтобы разорвать эту цепочку страх-напряженность-боль, Дик-Рид предлагал устранять страх путем обучения и уменьшать напряженность с помощью релаксационных приемов, таких как дыхательные и физические упражнения. На занятиях в группах психологической подготовки необходимо подчеркивать положительные аспекты деторождения и обучать упражнениям, повышающим эластичность тазовых мышц, гибкость суставов тазовой области и спины и улучшающим кровообращение; следует уделять внимание обучению специальным способам дыхания, уменьшающим боль и повышающим эффективность сокращений матки. Хотя по мнению некоторых врачей роды можно считать "естественными" только в тех случаях, когда не применяется никаких обезболивающих препаратов, Дик-Рид полагал, что такие препараты допустимы, но их следует по возможности избегать. ЛамазК Дик-Риду близок по своим взглядам французский врач-акушер Фернан Ламаз, посетивший Россию, чтобы изучать методы русских акушеров. Метод Ламаза, о котором в США впервые узнали из книги "Благодарю Вас, доктор Ламаз" (Karmel, 1959), а позднее из книги самого Ламаза "Роды без боли" (Lamaze, 1970), также основан на обучении упражнениям, благодаря которым женщина становится способной контролировать свое поведение в процессе родов. Суть метода, который преподают в группах психопрофилактической подготовки как беременной женщине, так и мужу (или любому близкому ей мужчине, выступающему в данном случае в роли "тренера"), состоит в том, чтобы научить будущую роженицу как расслаблять все мышцы своего тела, какое принимать положение и как дышать в разные периоды родов. Кроме того, существуют приемы, помогающие отвлекать женщину от мыслей о боли. К их числу относятся легкое круговое поглаживание живота в то время, когда начинается активная родовая деятельность, давление на переднюю поверхность тазовых костей, чтобы уменьшить неприятные ощущения в животе, и массаж для облегчения болей в спине. И "тренер", и роженица активно участвуют в родах и должны выполнять известные им комплексы упражнений. См. дыхательные упражнения Ламаза Ни естественные роды, ни роды по Ламазу не могут быть совершенно безболезненными. В обоих случаях многое зависит от того, как женщина усвоила приемы, помогающие преодолевать страх перед неизвестностью и расслабляться, снимать напряженность в предчувствии боли. Оба метода до некоторой степени отвлекают от восприятия боли, но не устраняют ее. Кесарево сечениеКесарево сечение – это операция по извлечению плода через разрез в стенке брюшной полости и матки. К кесареву сечению прибегают в тех случаях, когда женщина не может разродиться нормальным образом, не подвергая опасности жизнь и здоровье самой себя или ребенка. К числу условий, при которых становится необходимым кесарево сечение, относятся: 1) несоответствие размеров головки ребенка и таза матери, которое затрудняет или делает невозможным прохождение ребенка через родовые пути; 2) поперечное предлежание или другая патология положения плода; 3) патологическое состояние плода по любой другой причине (например, выпадение пуповины); 4) преждевременная отслойка плаценты или ее аномальное расположение, при котором она блокирует отверстие шейки со стороны матки; 5) длительные трудные роды, протекающие с нарушениями. За последнее десятилетие частота применения кесарева сечения в США возросла в 4 раза – от 5,5 до почти 23% (Notzon, Placek, Taffel, 1987; Myers, Gleicher, 1988). Фактически во многих пригородных больницах родоразрешение путем кесарева сечения составляет 30-35% всех родов; предсказывают, что если нынешние тенденции в акушерстве не изменятся, то к концу столетия частота его применения достигнет 40% (Placek, Taffel, Liss, 1987). Такая ситуация вызывает тревогу и в медицинских кругах, и среди адвокатов, специализирующихся на защите интересов граждан в области здравоохранения. По мнению экспертов, слишком частое использование кесарева сечения неправомерно, а врачи, прибегающие к нему без необходимости, делают это ради высоких гонораров за эту операцию, а также из стремления избежать судебного преследования при неудачно проведенных родах (Danforth, 1985; Queenan, 1988; Gould et al., 1989; Goyert et al., 1989). Ведь если акушеры регулярно производят кесарево сечение при осложненных беременностях, то адвокат имеет законное основание спросить, почему эту операцию не использовали в данном конкретном случае. Как заметил в своей редакционной статье Journal of the American Medical Association: следует ли удивляться столь высокой популярности кесарева сечения в нашей стране, где пациенты, заплатив за лечение деньги из собственного кармана, рассчитывают только на идеальный результат (Jonas, Dooley, 1989). Розен и Томас (Rosen, Thomas, 1989) указывают, что стремительному росту частоты кесаревых сечений способствовали также три убеждения, разделяемые многими врачами и публикой: кесарево сечение безопасно; оно необходимо в самых разных случаях, и новорожденные, появившиеся таким образом на свет, здоровее. На самом деле все обстоит совершенно иначе. Действительно, частота осложнений при родах с применением кесарева сечения ниже, однако смертность среди рожениц при этом вдвое выше, чем при нормальных родах, и составляет 1 на 10 000. Кроме того, при кесаревом сечении повышается риск потери крови или инфекции, а эти осложнения могут иметь разнообразные и длительные последствия. Наконец, нет убедительных данных о том, что при родоразрешении с помощью кесарева сечения новорожденные здоровее, чем при нормальных родах (Gould et al., 1989; Rosen, Thomas, 1989); возможно даже, что справедливо обратное (Battaglia, 1988). В свете всего этого важно отметить, что по мнению Национального института здоровья, женщины, перенесшие кесарево сечение, могут, не подвергая себя опасности, рожать следующих детей самостоятельно, хотя в прошлом 99% таких женщин при последующих беременностях автоматически производили кесарево сечение (Kolata, 1980). Это мнение впоследствии было подтверждено другими исследователями. По их данным, две трети женщин, перенесшие кесарево сечение, способны благополучно рожать нормальным путем (Weitz, 1985). В ряде стран, в том числе в Норвегии, Шотландии и Венгрии, свыше трети женщин после кесарева сечения рожали последующих детей самостоятельно (Notzon, Placek, Taffel, 1987). Сомнения, высказываемые по поводу оправданности столь широкого использования кесарева сечения, отнюдь не отрицают необходимости такой операции при некоторых видах акушерской патологии, таких как аномальное положение плаценты или патологическое состояние плода. Однако злоупотребление хирургическим вмешательством вполне соответствует широко распространенному среди американцев представлению о том, что детей рожают врачи, а не женщины. В частности врачи жалуются, что некоторые женщины требуют, чтобы им сделали кесарево сечение (особенно если им уже делали его раньше), считая, что кесарево сечение роженице перенести "легче". Как объясняла одна 29-летняя женщина: Я слышала массу рассказов от своих подруг о том, как болезненны нормальные роды, а я, честно говоря, не очень хорошо переношу боль. Поэтому я решила, что кесарево сечение под наркозом – это то, что мне нужно. После этого я просто стала искать врача, который заранее согласился сделать мне такую операцию, и была более чем довольна результатом. Вместе с тем некоторые супружеские пары, не предполагавшие, что им придется прибегнуть к кесаревому сечению, могут почувствовать разочарование по поводу того, что их ребенок появился на свет таким образом, особенно если они воспринимают кесарево сечение как какое-то искусственное обезличенное событие. При кесаревом сечении женщина может оставаться в полном сознании (при спинномозговой анестезии); но если возникает необходимость в экстренной операции, ее почти всегда проводят под общим наркозом. Напоследок следует упомянуть еще об одном практическом моменте, касающемся кесарева сечения: после этой операции роженица проводит в больнице больше времени (и это ей обходится дороже) – 4-5 дней вместо 1-2 при неосложненных родах. Роды на дому и родильные палатыВо многих клиниках устраивают специальные родильные палаты с уютной "домашней" обстановкой, что дает возможность членам семьи участвовать в процессе родов. Не все считают больницу с ее строгим режимом, правилами распорядка, безликостью и самой атмосферой нездоровья, идеальным местом для рождения ребенка. В некоторых странах, в том числе во Франции и Голландии, существуют специальные родильные дома, отделенные от больницы (в США таких учреждений около 200). Услуги, оказываемые этими медицинскими центрами, обычно покрываются медицинской страховкой. Среди определенных социальных групп весьма популярны роды на дому под наблюдением акушерки (Cavero, 1979). Лет 20 назад в США было всего 300 дипломированных акушерок, а теперь их число превышает 3000, причем ежегодно несколько сот новых акушерок заканчивают специальные курсы и получают дипломы. Часть из них работают в больницах, тогда как остальные занимаются частной практикой либо в паре с врачом, либо самостоятельно. Акушерки обычно ратуют за дородовые консультации, роды в окружении семьи и ограниченное медицинское вмешательство. В отличие от большинства врачей они находятся рядом с роженицей на всем протяжении родов, разрешают вставать с постели и большую часть времени проводить на ногах. В настоящее время в ряде штатов (в том числе в штате Нью-Йорк, Пенсильвании, Аляске, Мэриленде, Миссисипи, Нью-Мексико и Юте) действуют законы, по которым страховые компании должны покрывать расходы на услуги дипломированных акушерок, состоящих при врачах или больницах; однако в других штатах существует значительное противодействие использованию акушерок, особенно работающих самостоятельно и не связанных с больницами. Среди дипломированных акушерок всего около 10% принимают роды на дому. Рожая ребенка дома, в привычной обстановке, женщина чувствует себя более спокойно; ее не угнетают больничные порядки, она окружена семьей (в том числе и детьми, которые могут принимать участие в происходящем); расходы на медицинские услуги в этом случае существенно уменьшаются. Кроме того, судя по имеющимся данным, при неосложненной беременности рожать дома так же безопасно, как в больнице (Wertz, Wertz, 1977; Hahn, Paige, 1980). Многие врачи тем не менее возражают против родов на дому, однако некоторые из них соглашаются принимать роды в домашних условиях; есть и такие, кто приветствует это. Во всяком случае прежде чем решиться на такой шаг, необходимо провести тщательное пренатальное обследование, чтобы выявить возможность осложнений или трудных родов; следует обеспечить наблюдение опытной акушерки и врача, а также все необходимое для срочной доставки роженицы в больницу, поскольку пренатальное обследование не гарантировано от ошибок. В последнее время во многих американских больницах организуются специальные родильные палаты. Эти помещения обставлены с домашним уютом, но при этом обеспечены централизованной подачей кислорода и всем необходимым для анестезии; роды проходят в них в более спокойной обстановке, в окружении членов семьи. Роженицу не переводят из дородовой в отдельную родильную палату. Если возникают какие-либо осложнения и требуется, например, переливание крови, все необходимое у врача под рукой. Тем самым устраняется то, в чем многие видят главный риск домашних родов. Это очень важно, так как даже среди тех женщин, которых по результатам пренатального обследования относят к группе пониженного риска осложнений при родах, в одном случае из пяти возникает необходимость срочной доставки в больницу (Petravage, 1983). Пребывание в родильной палате обходится пациентке примерно в ту же сумму, что и обычные роды в больнице. Недавно проведенное обследование 84 родильных домов показало, что из 11 814 рожениц, относящихся к группе пониженного риска, каждую шестую пациентку пришлось доставлять в больницу для оказания специализированной помощи; тем не менее роды в таких центрах можно считать приемлемой альтернативой родам в больнице (Rooks et al., 1989). Психологические аспекты родовКаждая женщина вносит в событие рождения ребенка свою индивидуальность и каждая по-своему справляется с этим новым для нее опытом. Тревожное состояние в начале беременности может быть вызвано беспокойством за собственную безопасность и за состояние своего ребенка, страхом перед неведомым, сомнениями в том, окажется ли она способной любить ребенка и заботиться о нем, а также множеством других проблем (как будет реагировать муж? А что, если ребенок окажется не совсем нормальным? Не делаю ли я глупость?). На психологический настрой женщины оказывают влияние ее взаимоотношения с врачом, отношение к приему медикаментов, поддержка со стороны мужа или партнера, а также представления о том, как будут происходить роды. Относительно высокая частота акушерских осложнений, широкое применение кесарева сечения указывают на то, что роды часто протекают совсем не так, как ожидается (Grossman, Eichler, WiniekofF, 1980). Неудивительно поэтому, что рассматривать роды как стандартную ситуацию нельзя. В некоторых случаях под нажимом врачей или по каким-то иным обстоятельствам женщина отказывается от того, что она считает для себя желательным в процессе родов. Например, она предпочла бы получать обезболивающие средства, но не позволяет себе принимать их, если ее друзья или родственники не одобряют это. Безусловно должны быть обеспечены услуги компетентных акушеров, однако это не исключает личной инициативы. Рождение ребенка – событие сугубо личное. Кульминационный момент беременности – роды – это время проявления сокровенных чувств и осуществления мечты. Послеродовый периодПослеродовый период требует немалых усилий от всех, имеющих отношение к рождению ребенка. В организме матери происходят физические изменения, связанные с окончанием беременности. Новоявленные родители должны приспосабливаться к своей роли, новому образу жизни и изменению взаимоотношений в семье. Это сложное время приобретения нового опыта, время радостей и огорчений. Физиологические и анатомические измененияПосле родов матка постепенно возвращается к своим нормальным размерам, причем ее масса сокращается от 1000 г непосредственно после изгнания плода до 50-70 г к концу шестой недели послеродового периода. Сразу после отделения плаценты от матки уровни некоторых гормонов в организме матери (особенно эстрогена и прогестерона) резко снижаются. Женщина с трудом приспосабливается к такому быстрому изменению; по мнению некоторых исследователей, эмоциональные всплески, характерные для начала послеродового периода, связаны именно с этим явлением. Непосредственно после рождения ребенка шейка матки находится в растянутом состоянии, однако уже через неделю она восстанавливает свой тонус, сжимается, а ее отверстие не превышает 1 см. В течение нескольких недель после родов, пока происходит восстановление слизистой матки, наблюдаются выделения, называемые лохиями, окраска которых меняется от тёмнокрасной до розовато-коричневой и желтовато-белой. Влагалище, которое во время родов было сильно растянуто, постепенно сужается и возвращается к прежним размерам. Психологические реакцииПервые один-два дня после рождения ребенка часто приносят женщине счастье и успокоение. Она чувствует, что в ее жизни свершилось что-то очень важное, родные и друзья окружают ее вниманием и заботой; она получает массу поздравлений. Но на 3-й или 4-й день после родов у многих женщин настроение резко меняется; они становятся плаксивыми, подавленными, их начинают мучить страшные мысли и сны – явление, называемое послеродовой депрессией. Этот эмоциональный спад обусловлен, вероятно, многими причинами: уже упоминавшимися гормональными факторами, воздействием усталости и физического стресса, непривычной больничной обстановкой и страхом перед своей новой ролью. В большинстве случаев послеродовая депрессия продолжается всего несколько дней. В одном из недавних исследований был поставлен вопрос о том, являются ли изменения настроения, наблюдаемые как у женщин, так и у мужчин в послеродовой период, действительно депрессией (Quadagno et al., 1986). Мужья и жены 21 супружеской пары ежедневно заполняли анкеты в течение трех декад: в третьем триместре беременности, в послеродовой период и спустя 6 мес после рождения ребенка. Оказалось, что ощущения, выраженные особенно остро сразу после родов, не соответствовали тем, которые обычно ассоциируются с депрессией (т.е. подавленность, грусть, уныние, пессимизм); вместо этого и мужчины, и женщины испытывали чувства тревоги и озабоченности по поводу того, смогут ли они справиться с новой ситуацией (нервозность, беспокойство, беспомощность), хотя одновременно у них были и положительные эмоции (энтузиазм, счастье). Авторы этого исследования отмечают: "Отдельные лица могут испытывать сильное беспокойство по поводу собственной состоятельности в роли родителя, однако в то же самое время они относятся к этому событию очень положительно". Не все беременности заканчиваются рождением нормальных детей; мать ребенка с врожденными дефектами или серьезными болезнями (также, как и женщина, родившая мертвого ребенка) может чувствовать себя виноватой, объяснять случившееся какой-то совершенной ею ошибкой. Женщину может волновать вопрос о том, поддержит ли ее материально отец ребенка, следует ли ей кормить ребенка грудью или избрать искусственое вскармливание, будет ли ее ребенок обеспечен всем необходимым. Есть женщины, которые считают своей личной неудачей то обстоятельство, что они оказались неспособны к нормальным родам, и врачам пришлось прибегнуть к кесареву сечению. Женщина, заранее планировавшая отказаться от своего ребенка, после родов может изменить свое решение или испытывать глубокое чувство утраты, даже если она убеждена, что поступает правильно. Необходимость приспосабливаться к новым обстоятельствам возникает тотчас же после возвращения из больницы. Уход за новорожденным (ночные кормления, смена пеленок и т.п.) становится главной заботой женщины. Старшие дети и муж жаждут внимания, друзья и родственники хотят повидаться и поговорить – матери кажется, что ее рвут на части, она в замешательстве и изнеможении. Облегчить существование женщины в это время могут ее собственная мать, родственницы, подруги или специально нанятые помощницы. Мужья также могут помочь в уходе за ребенком, но у них не всегда хватает на это времени, заинтересованности или опыта. Обычно в течение одной-двух недель происходит адаптация к новому состоянию – состоянию родительства, которое мы сейчас рассмотрим. РодительствоПервые дни после рождения ребенка могут сыграть решающую роль в создании эмоциональной связи между ним и родителями. Физический контакт матери с ребенком, прижимание его к груди, ласки, воркование, агуканье и попытки привлечь его взгляд, по-видимому, оказывают очень сильное влияние на дальнейшее поведение и психологическое здоровье ребенка (Trause, Kennel, Klaus, 1977). Как показал один эксперимент, младенцы, которые вступали в постнатальный контакт со своими матерями в более ранние сроки, проявляли к ним больший интерес в четырехнедельном возрасте (Klaus et al., 1972). В другом исследовании было обнаружено, что новорожденные способны различать голоса разных людей и отдавать предпочтение голосу собственной матери уже в первые три дня жизни (De Casper, Fifer, 1980). Контакту между отцом и ребенком в начале послеродового периода также придают важное значение. Прежде всего отцы, присутствовашие при родах и сразу взявшие на руки новорожденного, по-видимому, не испытывают того чувства отчужденности, которое часто возникает у отцов, находившихся за дверями родильного отделения; кроме того, судя по результатам исследований, отцы, сразу вступившие в контакт с младенцем, и в дальнейшем проводят с ним больше времени (Todd, Tapley, 1988). Как уже говорилось, возвращение домой с новорожденным может стать началом тяжелых испытаний. Приспособиться к роли родителей, ограничивающей свободу и личную независимость, научиться приносить в жертву собственные желания бывает нелегко. Никто не может быть идеальным отцом или идеальной матерью – постоянно проявлять терпение, никогда не раздражаться, всегда быть рядом, здраво рассуждать и никогда не ошибаться – очень трудно; проходит немало времени, пока новоиспеченные родители поймут эту истину. КормлениеВыделение молока (лактация) начинается через 2-3 дня после рождения ребенка; до этого молочные железы вырабатывают молозиво. В подготовке молочных желез к лактации важную роль играет гормон пролактин, секретируемый в больших количествах гипофизом в течение второй половины беременности. Прикладывание младенца к груди усиливает секрецию пролактина, молочные железы еще больше растягиваются, что в конечном итоге приводит к рефлекторному истечению молока (процесс, контролируемый окситоцином). В первые дни кормления грудью мать может испытывать неприятные ощущения вследствие гиперемии молочных желез; соски также бывают болезненными, так как ребенок сжимает их на удивление сильно. Эту болезненность можно ослабить, если за два месяца до рождения ребенка начать подготовку сосков. Грудное вскармливание имеет ряд преимуществ перед искусственным. Материнское молоко содержит природные вещества, повышающие устойчивость ребенка к болезням, всегда доступно и не нуждается в стерилизации или подогревании. Кормление грудью создает тесную связь между ребенком и матерью, что психологически благотворно действует на обоих. Среди недостатков грудного вскармливания можно отметить следующие: в молоко матери попадают все лекарственные вещества, которые она принимает (Platzker, Lew, Stewart, 1980); если женщина работает вне дома, у неё возникает масса неудобств; и наконец, если молока недостаточно, чтобы удовлетворить потребности ребенка, мать может испытывать чувство вины. Во время кормления некоторые женщины испытывают сексуальное возбуждение, а иногда даже оргазмы. Эротическое возбуждение в такой ситуации может вызывать у женщины различные реакции – от удовольствия до испуга и чувства вины. Как сообщают Мастере и Джонсон (1966), женщины, кормящие грудью, в первые три месяца после родов проявляют значительно больший интерес к сексу, чем женщины, не вскармливающие детей сами. За прошедшее десятилетие популярность грудного вскармливания в США несколько выросла. Доля женщин, кормящих грудью новорожденных, увеличилась с 25% в 1971 г. до 58% в 1981 г., а для 5-6-месячных детей эта цифра возросла с 6 до 27% (Martinez, Dodd, 1982). Наибольшее повышение частоты грудного вскармливания наблюдалось в малообеспеченных семьях, хотя высокообразованные и относительно богатые женщины тоже высказывают готовность выкармливать своих детей самостоятельно. Культурные традиции, по-видимому, тоже оказывают влияние на выбор матери. Согласно данным La Leche League, находясь в больнице кормили своих младенцев грудью 62,2% матерей белой расы, 50,6% – латиноамериканок и 24,9% представительниц черной расы (Leary, 1988). Кроме того, как выяснилось, афроамериканки отнимают детей от груди раньше, чем белые (Kurinij, Shiono, Rhodes, 1988). Решение каждой отдельной женщины, кормить ли ей ребенка грудью или избрать искусственное вскармливание, зависит от множества обстоятельств. Джиллиф (Jelliffe, 1976) указал на некоторые социальные факторы и предубеждения, определяющие этот выбор: характерное для западного мира переоценивание качества фабричных продуктов; обеспокоенность уменьшением сексуальной роли груди в период кормления ребенка; изменение роли женщины в современном обществе, ее желание делать карьеру; давление, оказываемое пищевой индустрией через рекламу. Вместе с тем аргументы сторонников грудного вскармливания могут заставить женщину почувствовать, что, прибегая к искусственному вскармливанию, она совершает преступление против природы и уклоняется от выполнения своего долга. Мы подозреваем, что если решение самостоятельно выкормить ребенка продиктовано только чувством долга, то эмоциональная польза и для матери и для новорожденного невелика. Искусственное вскармливание дает возможность обоим родителям более свободно взаимодействовать с ребенком и, конечно, тоже способствует созданию близости и нежности. См. Позиция ВОЗ по грудному вскармливанию Возобновление сексуальных отношенийБольшинство врачей советует женщинам воздерживаться от половых контактов в течение нескольких недель после родов, с тем чтобы зажили последствия эпизиотомии и восстановились ткани влагалища и матки. Точные сроки возобновления сексуальных отношений различны в разных случаях и зависят как от медицинских (например, непрекращающиеся кровотечения, утомляемость), так и от психологических факторов (например, послеродовая депрессия). Спустя 3-4 нед после родов большинство женщин вновь начинают испытывать желание и вполне способны возобновить половую активность. В тех случаях, когда половой акт все еще остается болезненным, можно прибегнуть к другим способам сексуального удовлетворения, пока не наступит полное выздоровление. Осложненная беременностьНе во всех случаях беременность протекает так, как это запланировано или описано в учебниках. Существует несколько достаточно распространенных видов патологии, которые мы здесь рассмотрим. Преждевременные родыРодившимся преждевременно считается ребенок, появившийся на свет до 36-й недели беременности. Такие дети, называемые также недоношенными, болеют и гибнут чаще, чем дети, родившиеся в срок (недоношенность – главная причина смертности среди новорожденных). Нарушения дыхания, судороги и инфекции, весьма распространенные у недоношенных детей, могут привести к тяжелым отдаленным последствиям. В некоторых случаях преждевременные роды бывают связаны с болезнями матери, однако иногда конкретных причин обнаружить не удается. Современные способы ухода за недоношенными детьми значительно повысили их выживаемость (Working Group, 1990). При угрозе преждевременных родов весьма эффективным показал себя препарат ритодрин, подавляющий родовую деятельность путем расслабления мышц матки. Токсикоз беременных (гестоз)Токсикоз беременных – заболевание, выражающееся во внезапном повышении кровяного давления, сильных отеках и появлении белка в моче после 20-й недели беременности (преэклампсия); в некоторых случаях токсикоз приводит к судорогам и коме (эклампсия). Несмотря на то что токсикоз развивается у 6% всех беременных, его причина до конца неясна. Чаще всего эта патология возникает при первой беременности, особенно у слишком юных матерей или у женщин старше 35 лет. Появление токсикоза может быть связано с диабетом или с заболеваниями сосудов. Токсикоз беременных чаще поражает женщин из низших социальных слоев, и судя по некоторым данным, предрасположенность к этому заболеванию передается по наследству. Без медицинского вмешательства токсикоз может привести к смерти матери или плода, но при правильном лечении с этим состоянием обычно удается справиться. Во многих случаях развитие токсикоза удается предотвратить назначением небольших доз аспирина в третьем триместре беременности (Benigni et al., 1989; Schiffet al., 1989). Аспирин, очевидно, подавляет продукцию тромбоцитами некоего вещества, которое вызывает спазмы кровеносных сосудов и может привести к повышению кровяного давления (Cunningham, Gant, 1989). Врожденные дефекты и их выявлениеВрожденные дефекты встречаются примерно у 3% всех младенцев, родившихся живыми, а среди мертворожденных и абортусов их процент гораздо выше. Примерно 20% врожденных дефектов имеют наследственную природу, 3-5% связаны с хромосомными аномалиями, 2-3% обусловлены внутриутробной инфекцией плода, а 5% – результат воздействия лекарств, которые принимала мать во время беременности, или химического загрязнения окружающей среды; однако в большинстве случаев никакой конкретной причины обнаружить не удается (Wilson, 1977). Здесь мы коснемся врожденных дефектов только двух типов. Синдром Дауна (называемый также трисомией по 21-й хромосоме) – это хромосомное нарушение, вызывающее тяжелую умственную отсталость, а также поражение сердечно-сосудистой системы, сердца, почек и пищеварительного тракта. Вероятность рождения ребенка с синдромом Дауна повышается с возрастом матери (табл. 5.3). Опасным для развивающегося плода может быть также заражение матери вирусом краснухи (rubella). При инфицировании в первый месяц беременности этот вирус поражает примерно половину зародышей, но если заражение произошло на втором месяце беременности, доля пострадавших эмбрионов снижается до 25%, а если на третьем – до 15%. К числу вредных последствий краснухи относятся глухота, катаракта, пороки сердца, умственная отсталость и задержка физического развития. К счастью, в связи с резким снижением заболеваемости коревой краснухой в США (с 58 000 случаев в 1969 г. до 225 в 1988 г.) резко уменьшилось число случаев врожденной краснухой: в 1988 г. их было зарегистрировано всего 6 (MMWR, 37 (54), табл. 1, 1989). Таблица 5.3 Повышение вероятности хромосомных аномалий у плода с возрастом матери
Рождение ребенка с врожденным дефектом может повергнуть в ужас и вызвать отчаяние. В американском обществе огромное значение придается успеху в жизни и внешности человека, и родители ребенка с врожденной аномалией могут посчитать это признаком того, что у них самих имеется какой-то серьезный дефект, или же "карой", ниспосланной свыше за какой-то их проступок. Некоторые семьи в таких случаях отказываются от больного ребенка, тогда как другие окружают его повышенной любовью и вниманием. Появление в семье ребенка с врожденным уродством может сблизить родителей и придать им новые силы. К счастью, в настоящее время существует несколько способов обнаружения некоторых дефектов у развивающегося плода. Один такой метод, называемый амниоцентезом (рис. 5.7), состоит в следующем. Через стенку брюшины в полость матки под местной анестезией вводят иглу и отбирают с помощью шприца пробу амниотической жидкости. Анализ этой жидкости позволяет выявить некоторые генетические нарушения (например, синдром Дауна и мышечную дистрофию), а также установить пол плода. В случае обнаружения серьезной аномалии родители могут пойти на прерывание беременности, если это не противоречит их убеждениям. Риск гибели плода в результате амниоцентеза составляет 1%, однако такой риск искупается высокой надежностью этого метода для выявления серьезных генетических нарушений.
Рис. 5.7. Амниоцентез Амниоцентез – взятие образца амниотической жидкости из матки беременной. Эту жидкость затем исследуют для выявления возможных пороков развития или наследственных болезней Более новый метод, называемый биопсией ворсинок хориона, по мнению некоторых ученых, может оказаться еще более полезным. Он состоит в том, что в матку через влагалище и шейку вводят тонкий катетер (рис. 5.8) и отбирают небольшой кусочек ткани ворсинок хориона – малюсеньких нитевидных выростов на поверхности хориона, окружающего плод. Однако в отличие от амниоцентеза, который нельзя проводить раньше 16-й нед беременности, биопсию хориона проводят, начиная с 8-й нед – почти сразу после того, как женщина узнает о своей беременности. Кроме того, результаты этого анализа становятся известны через два дня, тогда как результаты амниоцентеза можно получить лишь спустя 3-4 недели. Таким образом, если при биопсии ворсинок хориона у плода был обнаружен тот или иной дефект, беременность можно прервать в течение первого триместра, что гораздо безопаснее, чем аборт после 20 нед или позднее. Данный метод имеет, однако, один недостаток: в 3,8% случаев после взятия пробы происходит самопроизвольный выкидыш (Hogge, Schonberg, Golbus, 1986). Поскольку указанная частота примерно соответствует частоте самопроизвольных абортов у женщин с тем же сроком беременности, не подвергавшихся этой процедуре, трудно установить, сколько беременностей не сохранились бы и без проведения биопсии ворсинок хориона. Специально проведенное в семи различных клиниках исследование более чем 2200 женщин, у которых была взята на биопсию ткань ворсинок хориона, выявило повышение частоты самопроизвольных абортов не менее, чем на 1%, по сравнению с группой женщин, подвергшихся амниоцентезу (Rhoads et al., 1989). Таким образом, амниоцентез оказывается несколько более безопасным, но учитывая то обстоятельство, что для получения результатов в этом случае требуется длительное время, многие супружеские пары могут предпочесть биопсию ворсинок хориона.
Рис. 5.8. Биопсия ворсинок хориона Еще один метод, применяемый для обнаружения врожденных дефектов (но не позволяющий выявить большую часть наследственных заболеваний, распознаваемых амниоцентезом или биопсией ворсинок хориона) основан на использовании ультразвука. На мониторе ультразвукового аппарата можно увидеть изображение плода. При выявлении патологии, поддающейся лечению, ее пытаются устранить, назначая определенный курс терапии, или же на основании полученных данных принимают решение вызвать преждевременные роды, с тем чтобы провести младенцу корригирующее лечение (Hill, Breckle, Gehrking, 1983). Ультразвук используют также для оценки роста плода, для выявления многоплодной беременности (двойни, тройни и т.п.), а также в целях диагностики некоторых нарушений у матери или у ребенка. Хотя ультразвуковые исследования проводят в настоящее время почти всем беременным (как в диагностических целях, так и для определения пола развивающегося плода), некоторые врачи сомневаются в правомерности этой процедуры ввиду отсутствия данных о ее отдаленных последствиях. Внематочная беременностьВнематочная, или эктопическая, беременность встречается примерно один раз на 100 беременностей (Вгееп, 1970; Frankin, Zeiderman, 1973; Rubin, 1983). В период между 1970 и 1986 гг. число внематочных беременностей возросло в США более, чем в 4 раза (рис. 5.9), что может отражать как усовершенствование диагностических методов, так и повышение частоты воспалительных заболеваний половых органов, обусловливающих образование спаек и рубцов маточных труб . Наибольшая частота внематочных беременностей регистрируется у женщин после 35 лет; у представительниц белой расы эта патология встречается реже, чем у женщин с другим цветом кожи (Centers for Disease Control, 1989).
Рис. 5.9 Частота случаев внематочной беременности * в США за 1970 – 1987 гг. *на 1000 зарегистрированных беременностей. По данным Center for Disease Control, MMWR, 39:401, 1990. Примерно в 97% случаев внематочной беременности оплодотворенная яйцеклетка имплантируется в маточную трубу; в остальных случаях она локализуется в яичнике, брюшной полости или на шейке матки. Внематочная беременность обычно возникает при невозможности или затрудненности прохождения оплодотворенной яйцеклетки в матку, вызванных анатомическими отклонениями или наличием рубцовой ткани, образовавшейся в результате хирургической операции, инфекции или опухоли. Внутриматочные противозачаточные средства также повышают вероятность внематочной беременности (Marchbanks et al., 1988). В большинстве случаев внематочная беременность прерывается на относительно ранней стадии, но если рост эмбриона, плаценты и плодных оболочек продолжается достаточно долго, то возникает весьма реальный риск разрыва маточной трубы и кровотечения. Поскольку диагностировать это состояние трудно, внематочная беременность занимает седьмое место среди главных причин смертности беременных женщин. Частота повторных случаев внематочной беременности у женщин, перенесших ее в прошлом, составляет примерно 20%. До недавнего времени внематочная беременность требовала хирургического вмешательства в больничных условиях (Огу, 1989). Операция состояла либо в удалении эмбриона через небольшой надрез в маточной трубе, либо в иссечении части трубы с имплантированным зародышем. В настоящее время в некоторых случаях возможно амбулаторное лечение с помощью инъекций метотрексата (обычно используемого для лечения злокачественных новообразований), который вызывает рассасывание развивающегося зародыша до того, как он достигнет угрожающих целостности трубы размеров (Stovall, Ling, Buster, 1989). Хотя метод находится пока на стадии разработки, он может оказаться эффективным, поскольку использование ультразвука часто позволяют диагностировать внематочную беременность на более ранних стадиях, чем прежде. Резус-несовместимостьРезус-несовместимость (или Rh-несовместимость) состоит в том, что антитела, содержащиеся в крови матери, разрушают эритроциты плода, вызывая гемолитическую болезнь новорожденных, умственную отсталость или смерть. Эта проблема возникает лишь в тех случаях, когда в крови матери нет Rh-фактора (мать Rh-отрицательная), а в крови ее плода этот фактор имеется (плод Rh-положительный) – сочетание, возникшее в результате того, что отец ребенка Rh-положителен. Но даже при этих условиях риску обычно подвергается не первая беременность (поскольку в крови матери еще не успели накопиться антитела к Rh-фактору), а последующие, если плод окажется Rh-noложительным. Развитие Rh-чувствительности можно предотвратить с помощью антирезусного гамма-глобулина (Rho-GAM) – лекарственного вещества, которое подавляет образование антител. Его необходимо ввести Rh-отрицательной матери в течение 72 ч после рождения у нее (или выкидыша) Rh-положительного плода. Если Rh-несовместимость уже возникла в результате прежней беременности, то специальное переливание крови проводят пока плод еще находится в утробе матери. БесплодиеЛюди обычно считают, что зачатие происходит почти автоматически, однако у 10-15% супружеских пар, не использующих противозачаточные средства, беременность не возникает на протяжении целого года или более. Этому состоянию, называемому бесплодием, довольно долго не уделяли должного внимания. И хотя оно редко непосредственно угрожает здоровью или долголетию, почти всегда приносит горе и страдания. Причины бесплодияОбычно за медицинской помощью по поводу бесплодия обращаются женщины, но во многих случаях неспособность зачать ребенка зависит от обоих членов бездетной пары. Поэтому важно, чтобы к врачу обратились как женщина, так и мужчина и тщательное обследование прошли оба супруга. Примерно в 85% случаев бесплодия удается установить его истинную причину. Женское бесплодиеДве главные причины женского бесплодия – это нарушение овуляции и непроходимость маточных труб. Отсутствие овуляции (или редкая овуляция) может быть вызвано нарушением функции яичников, гормональными расстройствами, некоторыми хроническими заболеваниями, злоупотреблением наркотиками и плохим питанием. В редких случаях нарушение овуляции может быть связано с психологическим стрессом. Нарушение овуляции можно выявить по графику базальной температуры тела (БТТ), определяя уровень гормонов или исследуя соскоб слизистой оболочки матки под микроскопом. График БТТ женщины строят, ежедневно измеряя температуру сразу после того как она проснется, но до того как встанет. В течение первой половины менструального цикла БТТ низкая, но по мере усиления секреции прогестерона, что происходит сразу после овуляции, температура повышается и остается повышенной на протяжении 10-16 дней (рис. 5.10). Отсутствие сдвига температуры служит признаком того, что овуляции не произошло.
Рис. 5.10 Изменение базальной температуры тела (БТ) До недавних пор главным методом определения момента овуляции или ее наличия было составление графиков БТТ, но теперь разработаны новые тесты, с помощью которых женщина может самостоятельно определять уровни лютеинизирующего гормона (ЛГ) в своей моче, чтобы уловить выброс ЛГ, происходящий за 12-24 ч до овуляции. В основе этих тестов лежит тот же метод моноклональных антител, который используется при определении беременности в домашних условиях; применяемые тест-системы известны под разными коммерческими названиями: First Response, Ovutime, Ovustick. Хотя для получения точных результатов эти тесты следует проводить 4-6 дней подряд, а стандартный набор стоит от 40 до 60 долларов, затраты оправдываются, поскольку тестирование ЛГ позволяет точно определить, происходила овуляция или нет (March, 1985). Непроходимость маточных труб может быть вызвана рубцами, образовавшимися после тех или иных инфекционных заболеваний в тазовой или брюшной полости. Непроходимость может возникнуть также в результате эндометриоза – распространенного заболевания, при котором ткань, выстилающая полость матки, прорастает в другие органы, расположенные в тазовой или брюшной полости, что часто сопровождается образованием рубцов. Эндометриоз обычно диагностируется с помощью лапароскопии; для этого в брюшную полость женщины через небольшой разрез под пупком вводят тонкую телескопическую трубку с осветителем. В случае обнаружения имплантатов эндометрия или кистозных образований небольшой кусочек аномальной ткани иссекают и подвергают ее тщательному гистологическому исследованию. Проверку маточных труб на непроходимость проводят либо с помощью теста Рубина, при котором в матку вводят двуокись углерода и наблюдают, проходит ли этот газ в брюшную полость, либо путем рентгеноскопии матки и маточных труб, используя краситель, который очерчивает контуры этих структур. Большинство врачей предпочитают рентгеноскопию, дающую более точные результаты. К другим менее распространенным причинам женского бесплодия относятся аномальная слизь шейки матки, препятствующая проникновению сперматозоидов, врожденные дефекты половых органов, опухоли, инфекции (см. гл. 19) и аллергическая реакция на сперму. В некоторых случаях причиной бесплодия может быть отсутствие половых контактов в период овуляции, а в других – использование искусственных смазок, например вазелина или K-Y Jelly, которые способны инактивировать сперматозоиды (не следует, однако, считать, что эти препараты можно использовать в качестве противозачаточных средств). Мужская стерильностьГлавная причина мужского бесплодия – низкое содержание сперматозоидов в семенной жидкости. Если в 1 см3 содержится менее 40 млн. сперматозоидов, то это ниже нормы; однако беременность нередко оказывается возможной даже при концентрации 20 млн./см3. При меньшем числе шансы на оплодотворение значительно ниже. К другим факторам, определяющим мужскую плодовитость, относятся подвижность сперматозоидов, доля среди них аномальных половых клеток, а также объем семенной жидкости. Низкое число сперматозоидов может быть обусловлено травмой яичек, каким-либо инфекционным заболеванием (в частности, эпидемическим паротитом в зрелом возрасте, если он захватывает яички), облучением, эндокринными расстройствами, варикозным расширением вен мошонки, неопущением яичка и врожденными дефектами. Нарушение продукции спермы может быть связано со злоупотреблением спиртными напитками, курением, употреблением наркотиков и некоторых лекарственных препаратов, выдаваемых по рецепту врача (Kolodny, Masters, Johnson, 1979). По некоторым данным к негативным последствиям могут привести длительные велосипедные тренировки и привычка носить слишком тесное нижнее белье. Поскольку на продукцию спермы оказывает влияние температура, частые посещения сауны, горячие ванны и парилки могут снизить число подвижных сперматозоидов. Такой же результат может иметь место и при слишком высокой частоте эякуляции (однако продукция половых клеток при этом не может снизиться настолько, чтобы исключить возможность зачатия!). У мужчины, так же как и у женщины, возможна непроходимость половых путей, вызванная инфекцией или врожденными дефектами. При полной непроходимости в эякулят не попадает ни одного сперматозоида, несмотря на то, что яички функционируют нормально. Бесплодие может быть обусловлено также тем, что мужчина неспособен к эякуляции, не может совершить половой акт ввиду затруднений с эрекцией или же тем, что эякуляция происходит вне влагалища . Лечение бесплодияЖенщинам, у которых овуляция не происходит, часто назначают кломифен – таблетки, которые индуцируют созревание яйцеклеток, стимулируя секрекцию ЛГ и ФСГ (фолликулостимулирующий гормон). Примерно половина пациенток после приема этого препарата беременеют. Кломифен повышает вероятность многоплодной беременности (двойней, тройней и т.д.) от обычных 1,2% до 8%. При отсутствии эффекта кломифена назначают менопаузальный гонадотропин человека (МГЧ) в форме инъекций. Этот препарат действует непосредственно на яичники без участия гипофиза и вызывает овуляцию у более чем 90% женщин с функционирующими яичниками. Беременность возникает у 60-70% женщин, которым вводят данный гормон, причем 20% беременностей оказываются многоплодными (15% двоен и 30% троен или даже 4, 5 и 6 детей). Ни кломифен, ни МГЧ не повышают риск самопроизвольного аборта или врожденных дефектов. Однако эти препараты могут чрезмерно стимулировать яичники, вызывая сильное их увеличение (иногда до размеров апельсина) и выделение жидкости в брюшную полость. При таком состоянии (чаще возникающем в результате приема МГЧ, а не кломифена) обычно необходима госпитализация, так как возможен разрыв яичников. Непроходимость маточных труб иногда удается ликвидировать с помощью микрохирургии. Контролируя свои действия под микроскопом, хирург удаляет препятствие, а затем сшивает друг с другом здоровые участки. Микрохирургия в настоящее время дает успешные результаты только у 30-50% пациенток (Jacobs et al., 1988). Женщины, которым хирургическое вмешательство не помогло, а также те, у кого маточные трубы отсутствуют, имеют возможность прибегнуть к экстракорпоральному оплодотворению (ЭКО). Если бесплодие вызвано эндометриозом, применяют либо хирургическое лечение, либо имплантаты эндометрия выжигают лазерным лучом. Во время этой процедуры потери крови очень невелики, поскольку при действии лазера кровеносные сосуды в операционном поле практически блокируются. После лазерной лапароскопии беременность наступает у 40-65% женщин (Berger, Goldstein, Fuerst, 1989). При эндометриозе используют также медикаментозное лечение, например таким препаратом, как даназол. Методы лечения мужского бесплодия разработаны гораздо меньше. В результате хирургического вмешательства при варикозном расширении вен мошонки содержание сперматозоидов в эякуляте может значительно повыситься, однако большинство других видов мужского бесплодия плохо поддаются лечению. Использование тестостерона для достижения "симптома отдачи" после первоначального подавления продукции сперматозоидов иногда оказывается эффективным, а применение кломифена при бесплодии мужчин дало неопределенные результаты. Если бесплодие вызвано инфекционными заболеваниями, анатомическими дефектами или гормональными расстройствами, то при правильном лечении с ними удается справиться, но таких случаев относительно мало. У мужчин с пограничным числом сперматозоидов ежедневная эякуляция может реально понизить плодовитость в результате уменьшения числа сперматозоидов; в таких случаях шансы зачать ребенка повышаются, если сократить частоту эякуляций так, чтобы интервал между ними составлял минимум 48 ч. В двух канадских исследованиях поднято несколько важных вопросов относительно достигнутых в настоящее время результатов в лечении бесплодия. Изучение 1145 бездетных супружеских пар на протяжени 2-7 лет показало, что частота беременности в тех случаях, когда проводится лечение, лишь незначительно выше (41%), чем у тех пар, которые не лечились (35%) (Collins et al., 1983). В другом исследовании было показано, что у 65% пар, страдавших в течение нескольких лет бесплодием неизвестной этиологии, зачатие произошло и без всякого лечения (Rousseau et al., 1983). Таким образом, поскольку во многих случаях бесплодия беременность наступает спонтанно, врачам, очевидно, следует проводить тщательные диагностические тесты, с тем чтобы решить, действительно ли есть необходимость в лечении. Точно так же люди, стремящиеся во что бы то ни стало иметь ребенка, должны знать, что у многих из них есть шансы добиться зачатия, даже если поначалу лечение представляется неэффективным. Иcкусственное оплодотворение (инсеминация)Искусственное оплодотворение состоит в том, что семенную жидкость вводят во влагалище или в матку без полового акта. Существует два основных типа искусственного оплодотворения: с использованием спермы мужа или с использованием семенной жидкости донора. В обоих случаях женщина должна обладать относительно нормальной плодовитостью. Искусственное оплодотворение спермой мужа можно попытаться применить, если число сперматозоидов у него низкое, но не нулевое. Процедура редко оказывается успешной, если число сперматозоидов в семенной жидкости ниже 106/см3, а также при низкой подвижности мужских половых клеток. Искусственное осеменение лучше всего производить, вводя образец свежей спермы во влагалище у зева шейки матки. Использование замороженной спермы (после оттаивания) снижает подвижность сперматозоидов; применение смеси спермы из разных источников не улучшает результаты. Инъекция семенной жидкости в матку может вызвать сильную судорогу и сопряжена с риском инфекции. Эффективность искусственного оплодотворения спермой мужа основана на том, что при этом сперма сразу оказывается у шейки матки, тогда как при половом акте до зева доходит лишь небольшая часть сперматозоидов. Семенная жидкость доноров используется в тех случаях, когда число сперматозоидов в эякуляте мужа равно нулю или очень невелико. Донор, отбираемый по таким критериям, как великолепное здоровье, высокий уровень интеллекта и физическое сходство с мужем пациентки, выдает порцию спермы, полученной в результате мастурбации (за сперму ему платят). Донор остается неизвестным супружеской паре. Правовой статус донора во многих штатах неясен; по законам Калифорнии муж в момент подписания документа о своем согласии на использование донора становится отцом будущего ребенка. При использовании для оплодотворения замороженной спермы беременность возникает примерно у 60% женщин. Решение прибегнуть к оплодотворению спермой донора должны принимать совместно муж и жена; ясно, что такого рода процедура психологически приемлема не для всех. Некоторые люди приравнивают ее к адюльтеру, для других она противоречит их религиозным убеждениям, многие жены опасаются, что муж отвергнет ребенка или будет плохо к нему относиться, потому что ребенок "не его". Несмотря на опасения женщин, почти все супруги, которым удалось добиться беременности с помощью донорской спермы, считают, что это сильно сблизило их друг с другом и что мужа искренне воодушевляет его отцовство. К искусственному оплодотворению спермой донора нередко прибегают также одинокие женщины, которые хотят иметь ребенка. ЭКО: оплодотворение in vitroПоздним вечером 25 июля 1978 г. у Лесли и Джона Браунов из Олдема немного раньше положенного срока родилась с помощью кесарева сечения девочка весом 2 кг 600 г. Фотография этого здорового нормального ребенка, названного Луизой, обошла страницы почти всех крупных газет западных стран. Сперматозоид и яйцеклетка, объединившиеся для зачатия Луизы, встретились не в маточной трубе, а в пробирке, т.е. in vitro, вне организма матери. Луиза Браун была первым ребенком, родившимся в результате оплодотворения in vitro (рис. 5.11).
Ежедневные инъекции гормона стимулируют продукцию яйцеклеток. Спустя примерно 7 дней происходит их освобождение
В маленький разрез в области пупка вводят лапароскоп, чтобы найти фолликулы, содержащие яйцеклетки. Яйцеклетки извлекают при помощи полой иглы
Каждую яйцеклетку помещают в чашку Петри, содержащую культуральную среду, которая воспроизводит биохимическую среду матки Спустя 5 или 6 ч в чашку Петри добавляют сперматозоиды. При этом используют только высоко активные сперматозоиды, что позволяет уменьшить их число, необходимое для оплодотворения
Оплодотворенные яйцеклетки инкубируют 48 ч, а затем вводят в матку, где происходит их имплантация.
Рис. 5.11 Процесс оплодотворения in vitro Это замечательное событие стало возможным благодаря двум английским врачам – Патрику Степто (Patrick Steptoe) и Роберту Эдвардсу (Robert Edwards). К тому моменту когда доктор встретил Лесли Браун, которая не могла забеременеть из-за непроходимости труб, он уже в течение более 10 лет проводил эксперименты по экстракорпоральному оплодотворению (ЭКО). В свою очередь Лесли Браун до встречи в доктором Степто подверглась хирургической операции по поводу непроходимости. Операция оказалась не просто безрезультатной: когда Степто обследовал пациентку, он обнаружил такое сильное повреждение маточных труб ("одни обрывки"), что их пришлось удалить. Лесли сначала ввели гормоны, чтобы стимулировать созревание яйцеклеток в ее яичниках. Затем Степто и Эдварде сделали ей небольшой разрез вблизи пупка и с помощью увеличивающего и освещающего прибора они извлекли зрелую яйцеклетку и поместили ее в чашку Петри, содержащую тщательно подобранную среду из питательных веществ, соответствующую среде маточных труб. В эту чашку быстро добавили сперму Джона Брауна (полученную путем мастурбации). После того как сперматозоид и яйцеклетка слились, началось дробление. Образовашуюся бластоцисту (полый шар из 64 клеток) ввели в матку Лесли. Примерно через неделю врачи констатировали, что бластоциста имплантировалась в стенку матки, т.е. Лесли Браун забеременела. Степто и Эдварде сделали больше 30 попыток имплантировать яйцеклетки, оплодотворенные вне организма матери, прежде чем им удалось достигнуть успеха с четой Браунов. В двух случаях беременность возникла, но затем она спонтанно прервалась – один раз из-за разрыва оболочки, окружающей зародыш, а в другой раз – вследствие какой-то генетической аномалии. Второй случай вызывает особое беспокойство у врачей, работающих в этой области. Кто несет ответственность за генетическую аномалию у ребенка, родившегося с помощью ЭКО? Является ли дефект результатом оплодотворения вне матки или же он возник бы и в случае естественного оплодотворения? Следует ли считать уничтожение оплодотворенной яйцеклетки в пробирке абортом ?После этого первого успеха, достигнутого Степто и Эдвардсом, по всему земному шару открылось множество клиник ЭКО, в том числе свыше 200 центров только в США. По 1990 г. на свет родилось больше 15 000 младенцев, зачатых in vitro, в том числе 2627, родившихся живыми в 1988 г. в США (Medical Research International and Society for assisted Reproductive Technology, 1990) и 3600, родившихся во Франции в 1987 г. (The New York Times, April 11,1989). Беременности, развившиеся в результате ЭКО, во-первых, довольно часто оказываются многоплодными, а во-вторых 50 – 60% из них требуют применения кесарева сечения. Последнее обстоятельство отражает тот факт, что женщины, прибегающие к ЭКО, как правило, превышают средний возраст деторождения и имеют много проблем со здоровьем. Саму беременность в этом случае можно рассматривать как подарок судьбы. В целом результаты оплодотворения in vitro в значительной степени сравнимы с результатами, которых можно ожидать для сходной группы женщин, забеременевших естественным образом (Andrews et al., 1986; Seibel, 1988). Особенное внимание привлекают несколько исследований, показывающих, что при ЭКО не было отмечено повышения частоты врожденных дефектов или нарушений развития у детей (Seibel, 1988; Могап et al., 1989). Наилучшие результаты ЭКО дает у женщин моложе 35 лет с нормальным менструальным циклом, мужья которых имеют нормальное число сперматозоидов (Berger, Goldstein, Fuerst, 1989). (Примерно в 50% случаев к ЭКО прибегают женщины в возрасте 40 лет или старше, у мужей которых число сперматозоидов понижено не очень сильно; при очень низком числе сперматозоидов или полном их отсутствии супружеской паре целесообразно прибегнуть к ЭКО с использованием донорской спермы.) ЭКО может помочь во многих случаях: при непроходимости маточных труб или их отсутствии, при тяжелом эндометриозе и при иммунологическом бесплодии, т.е. при тех видах патологии, которые в прошлом считались почти непреодолимым препятствием к зачатию для многих сотен и тысяч супружеских пар. Подобно любой другой медицинской процедуре ЭКО имеет свои недостатки. Прежде всего, это дорогостоящая операция: каждая попытка достигнуть беременности обходиться в 4000 – 6000 долларов. Это дало повод к обвинению врачей в меркантильности (особенно, если речь шла о частных или коммерческих клиниках), а кроме того, вызвало недовольство действиями страховых компаний, отказывающихся оплачивать такие процедуры. Другая проблема состоит в том, что не все клиники, занимающиеся ЭКО, получают хорошие результаты; в некоторых из них ни разу не удалось добиться успешной беременности, которая бы закончилась рождением живого ребенка (Raymond, 1988). Поскольку деятельность в этой области по существу никак не контролируется, самих участвующих в ней врачей беспокоит возможность обмана обратившихся к ним за помощью людей. Особенно большое беспокойство бывает связано с тем, что многие супруги, готовые прибегнуть к ЭКО, в результате своих длительных усилий родить ребенка эмоционально переутомлены и неспособны проявить должную в такой ситуации осмотрительность. Выше приведен перечень вопросов, которые помогут вам сделать осознанный выбор того или иного вспомогательного метода репродукции. Ко всему этому следует добавить, что поскольку лишь примерно в 12% случаев циклы стимуляции ЭКО приводят к рождению живых младенцев, совершенно ясно, что не все супружеские пары, пройдя через эту тяжелую как в физическом, так и в эмоциональном плане процедуру, в конечном итоге получат ребенка. [По мнению некоторых специалистов, в целом ЭКО оказывается успешным только для половины супружеских пар, причем беременности обычно удается достигнуть за первые четыре цикла (Seibel, 1988; Seibel, Ranoux, Kearnan, 1989).] Чтобы оценить ЭКО в полной мере, полезно помнить, что несмотря на все связанные с этой процедурой расходы и проблемы, ЭКО во многих отношениях – это реализовавшееся чудо: После десяти лет надежд и разочарований мы уже не верили, что когда-нибудь у нас будет ребенок. Но узнав, что в находящемся неподалеку университете стали проводить ЭКО, мы решили предпринять еще одну попытку. Теперь у нас пара близнецов, которым по два года и которые служат живыми доказательствами искусности врачей университетской клиники. Можно ли представить себе более высокую награду за упорство? (Из картотеки авторов) Другие вспомогательные методы репродукцииНиже вкратце описаны некоторые методы, являющиеся производными ЭКО. 1. GIFT – Перенос гамет в маточную трубу. В этом случае смесь спермы и яйцеклеток помещают непосредственно в маточную трубу. Оплодотворение происходит в естественной среде, а не в пробирке, как при ЭКО. Данный метод можно использовать только в том случае, если у женщины есть хотя бы одна маточная труба, но успешность этой процедуры в общем несколько выше (до 30% в некоторых клиниках), чем при ЭКО (Medical Research International and Society for Assisted Reproductive Technology, 1990). Перенос гамет в маточную трубу дает особенно хорошие результаты, когда бесплодие вызвано эндометриозом; если причины его неизвестны или если химическая среда шейки матки вызывает гибель сперматозоидов. Этот метод обеспечивает доставку яйцеклетки и большого количества подвижных сперматозоидов в маточную трубу, т.е. туда, где в норме должно происходить оплодотворение. Если семенная жидкость мужа содержит мало сперматозоидов, для переноса можно использовать и донорскую сперму. (Cefalu et al., 1988). 2. ZIFT – Перенос зиготы в маточную трубу. В этом случае яйцеклетки жены оплодотворяют спермой ее мужа in vitro. Затем зиготу (оплодотворенное яйцо) не позднее, чем через 24 ч, переносят в маточную трубу. Этот способ обладает существенным преимуществом, поскольку врачи имеют возможность убедиться, что оплодотворение действительно состоялось; если же оплодотворения не произойдет, то супруги при желании могут воспользоваться донорской спермой. 3. Донорство яйцеклетки. Для женщин, неспособных к овуляции или не имеющих яичников, современные репродуктивные технологии предусматривают использование яйцеклетки доноров. Такой подход сродни использованию донорской спермы. В некоторых программах донор остается полностью анонимным, но его подбирают таким образом, чтобы по своим физическим признакам он был сходен с реципиентом (Kennard et al., 1989). Право выбора донора может принадлежать и женщине, желающей забеременеть (Sauer et al., 1989). Наиболее часто донором яйцеклеток становится сестра или другая близкая родственница женщины, но иногда в этой роли выступает кто-нибудь из ее друзей или платный донор. Использование донорских яйцеклеток особенно ценно в тех случаях, когда женщины хотят избежать передачи своим детям каких-либо генетических дефектов, имеющихся в их семьях. Обычно яйцеклетки, полученные от донора, оплодотворяют в лаборатории спермой мужа, после чего оплодотворенную яйцеклетку, т.е. зиготу, переносят в маточную трубу или прямо в матку, как при ЭКО. (Предварительно проводят гормональную стимуляцию реципиента, с тем чтобы подготовить матку к приему оплодотворенной яйцеклетки.) В этих случаях, так же как и при использовании донорской спермы, возникают многочисленные этические и религиозные проблемы, что неизбежно при внедрении любого нового метода; мы рассмотрим эти осложнения в гл. 24. Результаты, полученные при использовании донорских яйцеклеток, примерно такие же, как и при методах биомедицинского вмешательства с использованием собственных яйцеклеток жены. 4. Пересадка зародышей – метод, вызывающий еще больше разногласий. Он состоит в использовании спермы мужа для искусственного оплодотворения женщины, которая не является его женой. Через пять дней, т.е. на самой ранней стадии имплантации, зародыш извлекают из матки донора и переносят в матку жены. Если зародыш успешно имплантируется в матку жены, то обычно возникает нормальная беременность. (Главный момент в этой процедуре – синхронизация менструальных циклов реципиента и донора; это достигается путем инъекций женщине-реципиенту гормональных препаратов, с тем чтобы эндометрий ее матки был соответствующим образом "подготовлен" к приему зародыша и дал ему возможность имплантироваться.) Применение данного метода возможно только в том случае, если донор здорова и будет неукоснительно воздерживаться от употребления наркотиков и спиртных напитков. В некоторых штатах пересадка зародышей встречает юридические затруднения; поэтому супругам, желающим завести ребенка таким способом, необходимо предварительно посоветоваться с адвокатом .5. Замораживание зародышей – еще один метод репродукции, разработанный совсем недавно. Первый ребенок, родившийся из замороженного на ранней стадии развития зародыша, появился на свет в 1985 г. (Fugger, 1989). Одна из главных причин, по которой производят замораживание зародышей, – избежать многоплодной беременности, поскольку у женщин в ответ на гормональную стимуляцию, проведенную в рамках программы ЭКО, происходит "суперовуляция", т.е. образуется большое число яйцеклеток. Кроме того, замораживание избыточных зародышей снижает стоимость последующих попыток ЭКО, поскольку при этом уже не придется извлекать яйцеклетки. До 1989 г. в 25 клиниках страны примерно на 2000 пациентов было заморожено свыше 7000 яйцеклеток и зигот; из таких яйцеклеток после их оттаивания уже родилось 48 живых младенцев (Fugger, 1989). Однако оттаивание удается не всегда; нельзя также исключить возможность того, что замораживание и оттаивание наносят вред оплодотворенной яйцеклетке, последствия которого неизвестны, не говоря уже о многочисленных этических и правовых проблемах. Например, кому "принадлежит" такой пре-эмбрион в случае развода супружеской пары или их смерти? Кто должен решать, когда можно уничтожить замороженный зародыш и допустимо ли это вообще? Суррогатное материнствоНекоторые супружеские пары, в которых жена бесплодна, а муж фертилен, нанимают женщин для выполнения роли суррогатной матери. Такой дублерше производят искусственное осеменение, используя сперму мужа, и она вынашивает ребенка, рожает его и отдает на усыновление (удочерение) нанявшим ее супругам. Известен по крайней мере один случай, когда суррогатной матери имплантировали яйцеклетку бесплодной женщины, которую оплодотворили in vitro спермой ее мужа (Utian et al., 1985). Женщина не могла сама забеременеть и носить ребенка, так как у нее были удалены матка и маточные трубы, однако ее яичники продолжали функционировать, что позволило использовать ее собственные яйцеклетки для введения суррогатной матери после ЭКО. По имеющимся оценкам в настоящее время сотни суррогатных матерей заключают "контракты на вынашивание" (плата за это колеблется от 2000 до 20 000 долларов, а официальная ставка составляет примерно 5000 долларов). В январе 1983 г. появившиеся в газетах заголовки "Младенец, рожденный суррогатной матерью, остался невостребованным" привлекли внимание широкой публики к проблеме, о которой до того было мало что известно. По мере раскручивания этой непростой истории выяснилось, что 26-летняя суррогатная мать Джуди Стайвер из Мичигана родила физически (и возможно умственно) неполноценного младенца, а 46-летний Александр Малахов из Нью-Йорка, заключивший с ней контракт, отказался от ребенка на том основании, что он не является его отцом. Медицинские тесты в конце концов подтвердили правоту Малахова, однако вся эта история выглядела крайне неприглядно. Во время телевизионной очной ставки Стайверов с Малаховым стороны настолько увлеклись взаимными обвинениями, что о судьбе самого ребенка просто забыли. Хотя Стайверы в конце концов согласились оставить его у себя, этот случай поднимает ряд сложных проблем, касающихся этических аспектов наших новых репродуктивных технологий. Что могло бы произойти, если бы было доказано, что Малахов или какой-нибудь будущий Малахов является отцом младенца? Мог бы он, как предположил один журналист, попытаться отказаться от ребенка и потребовать возмещения затраченных средств? Техническое родительство может чисто внешне напоминать бизнес, однако это совсем не бизнес; это отклик на мольбу другого человека о помощи. И если ребенок, которого родила суррогатная мать по просьбе бездетной семьи, оказался "подпорченным", они должны понимать, что этот ребенок появился на свет в ответ на их желание. Кроме того, больные дети иногда приносят семье большее удовлетворение, чем полноценные и здоровые (Rosenblatt, 1983). Такая точка зрения заслуживает похвалы, однако в реальном мире люди не всегда бывают столь добросердечны. Что произойдет с ущербными детьми, рожденными не только суррогатными матерями, но незамужними женщинами, воспользовавшимися услугами банка спермы? Если ребенок, зачатый с помощью методов ЭКО, имеет врожденную патологию, то не приведет ли это к судебным искам и финансовым проблемам? Или же мы стоим на пороге эры, когда репродукция будет регулироваться правительством в направлениях, описанных Джорджем Оруэллом в романе "1984" или Олдосом Хаксли в "Прекрасном новом мире"? Суррогатное материнство может обернуться и другой проблемой. Некая Мэри Бэт Уайтхед из БрикТауншип (шт. Нью Джерси) в 1986 г. заключила контракт на вынашивание ребенка для Уильяма и Элизабет Стернов с использованием спермы м-ра Стерна для искусственного осеменения. Однако, родив девочку, она решила не отдавать ребенка заказавшей его семье и уехала со своим мужем во Флориду; но в 1987 г. на широко освещавшемся в печати процессе, суд признал законность контракта, подписанного миссис Уайтхед и Стернами. И сам процесс, и решение судьи вызвали очень много споров; многие обозреватели чувствовали, что несправедливо оставлять в силе контракт, по которому миссис Уайтхед должна была отдать ребенка Стернам. Хотя в начале 1990-х гг. закон, запрещающий использование суррогатных матерей, не был принят, в ряде штатов такие законопроекты рассматриваются. Однако вместе с тем среди широкой публики, врачей и юристов появляется все больше сторонников этой практики. Один из представителей Американской коллегии адвокатов заметил: Движение в защиту практики суррогатного материнства следует рассматривать в свете той свободы, которая лежит в основе нашего общества. Законодательное запрещение использования суррогатных матерей неизбежно окажется неконституционным, нарушающим право супружеских пар самостоятельно решать вопрос о своем потомстве. Поэтому нам следует подумать о такой государственной политике, которая бы создала наиболее благоприятные условия для всех участников подобных соглашений. Мы больше не можем подходить к этой проблеме со страусиных позиций (Lawson, 1986). Тем не менее в обществе не утихают споры относительно этических аспектов допустимости использования суррогатных матерей . Усыновление и бесплодиеЕще один способ стать родителями состоит в усыновлении ребенка, хотя вследствие легализации абортов эта возможность в настоящее время гораздо менее доступна, чем 20 лет назад. Усыновление – единственная возможность иметь детей, если оба партнера бесплодны. Нередко можно услышать, что у пары, решившейся на усыновление, вскоре появляется собственный ребенок; объясняют это обычно ослаблением усилий, прилагавшихся партнерами для достижения беременности (Lamb, Leorgans, 1979). Хотя данная концепция и заслуживает внимания, со всей уверенностью можно сказать, что такие пары на самом деле не были бесплодными. Психологические аспекты бесплодияБесплодие почти всегда оказывается для человека неожиданным. Мысль о том, что вы не можете иметь детей, угнетает, вызывает чувство безнадежности и отчаяния. Супруги ощущают психологическое давление со стороны сверстников и членов семьи, они начинают обвинять в неудаче друг друга; по мере того как пара "все сильнее старается" добиться беременности, секс может превратиться из удовольствия в работу. Многие женщины чувствуют себя неполноценными и несостоявшимися, столкнувшись с бесплодием, а мужчины испытывают тревогу и депрессию, поскольку довольно часто отождествляют мужественность со способностью зачать ребенка. Многие из них до такой степени боятся оказаться несостоятельными в этом вопросе, что под любыми предлогами отказываются от медицинских обследований и лечения. Неудивительно, что в таких ситуациях отношения в семье становятся напряженными. В процессе лечения от бесплодия нередко возникают сексуальные проблемы, так как приходится соблюдать расписание ("врач велел на этой неделе иметь половые контакты в понедельник, среду и пятницу"), подчиняться ограничениям ("не сегодня, дорогая, мне завтра предстоит тест на содержание сперматозоидов") или испытывать давление ("у меня сегодня овуляция и нам непременно надо совершить половой акт. Почему у тебя не получается?"). Когда секс целиком направлен на достижение зачатия, супружеские пары часто пренебрегают сексуальной игрой, которой они раньше с удовольствием занимались; вместо этого они стремятся как можно скорее перейти "к делу". При этом секс становится поспешным, прозаичным и начисто лишенным эмоций. Неудивительно, что это приводит к снижению остроты сексуального наслаждения и взаимному неудовлетворению. Что следует знать при выборе вспомогательного метода репродукцииПациентам, собирающимся подвергнуться той или иной медицинской процедуре, следует предварительно выяснить, в какой мере эта процедура им подходит; насколько квалифицирован и опытен персонал данной клиники; каких это потребует материальных затрат и сколько займет времени; и, что вероятно важнее всего, какова вероятность успеха. Выяснение этих вопросов приобретает особенно большое значение, когда речь идет о таких методически сложных программах, как экстракорпоральное оплодотворение или перенос гамет в маточную трубу. Если вам не удастся получить ясные ответы на эти вопросы или же если, обсуждая их с врачом или руководителем программы, вы почувствуете, что их раздражает ваша пытливость, обычно разумнее поискать другой медицинский центр. 1. Когда была разработана данная программа? 2. Когда была проведена первая процедура экстракорпорального оплодотворения или переноса гамет в вашей клинике? 3. Сколько родилось младенцев в результате применения указанных процедур в этом центре? Сколько таких детей родилось за последние два года? 4. Какова частота возникновения беременности на одну процедуру экстракорпорального оплодотворения или переноса гамет в данной клинике? Какова эта частота для супружеских пар вашего возраста с аналогичными проблемами? 5. Предусмотрена ли в данной клинике процедура замораживания яйцеклеток или зародышей? Если да, то какова их судьба после того, как у вас родится ребенок? 6. Предполагается ли в вашем случае использование донорских яйцеклеток? Если да, то кто выбирает донора? 7. Заносятся ли результаты в специальный Регистр? 8. Есть ли среди врачей клиники дипломированные специалисты по репродуктивной эндокринологии? 9. Какова стоимость всей процедуры (одного цикла), включая стоимость лекарств? 10. Следует ли вносить какую-то часть платы заранее? (Если да, то сколько?) 11. Существуют ли возрастные ограничения для пациентов? Выводы1. Зачатие происходит при встрече сперматозоида и яйцеклетки в маточной трубе. В результате их слияния образуется одна оплодотворенная клетка, называемая зиготой; она содержит 46 хромосом, в том числе две половые хромосомы (XY – у мужчин, XX – у женщин). Зигота делится, образуя бластоцисту, которая имплантируется в стенку матки. 2. Развивающийся плод целиком зависит от плаценты, через которую происходит поступление питательных веществ из организма матери и удаление конечных продуктов обмена. Он защищен двумя плодными оболочками (амнион и хорион) и амниотической жидкостью. В первом триместре формируются все главные органы; во втором и третьем триместрах эти органы созревают и плод значительно вырастает. 3. Ранними признаками беременности служат отсутствие менструаций, тошнота, болезненность молочных желез и утомляемость. Тесты на беременность, точность которых достигает 95 – 98%, основаны на обнаружении в моче хорионического гонадотропина. Эмоциональные реакции на беременность значительно варьируют у разных людей, и даже желанная беременность может оказаться источником неуверенности или беспокойства. 4. Второй триместр – время заметных физических изменений у беременной женщины: матка увеличивается, в результате чего живот начинает выступать вперед; женщина оживляется. Для этого периода характерны эмоциональное успокоение и повышенный интерес к сексу. 5. В третьем триместре начинает проявляться физический дискомфорт, поскольку брюшную полость занимает растущий "постоялец", который все время шевелится и ворочается. Обычны боли в спине, судороги в ногах, одышка и частое мочеиспускание. 6. Для здоровья как матери, так и ребенка важно соблюдать соответствующий дородовый режим. Это означает регулярные медицинские осмотры, правильное питание, отказ от необязательных лекарственных препаратов и незамедлительное лечение таких осложнений беременности, как токсикоз. Посещение групп психопрофилактической подготовки беременных и чтение соответствующей литературы может помочь будущим родителям представить себе, что их ждет впереди. 7. Сексуальная активность во время беременности обычно не сопряжена с трудностями или риском. В одном исследовании показано, что сексуальная активность может снизить частоту преждевременных родов, однако эти данные у многих специалистов вызывают возражения. 8. Процесс родов делится на три периода. В течение первого периода (самого длительного) в результате регулярных сокращений матки (схваток) шейка матки сглаживается и раскрывается. Второй период (период изгнания плода): ребенок проходит через родовой канал и появляется на свет; третий период заключается в рождении плаценты и плодных оболочек. 9. Роды могут происходить по-разному: в больнице или дома, спонтанно или с применением стимуляции, это могут быть естественные роды или роды по методу Ламаза. Ни при одном из этих вариантов нельзя гарантировать "безболезненность" родов. В некоторых случаях приходится прибегать к кесаресу сечению, чтобы сохранить здоровье матери или ребенка. 10. Для послеродового периода характерно резкое снижение уровня гормонов; это время приспособления к новому состоянию. Часто наблюдается послеродовая депрессия, но она обычно бывает временной; привыкание к новой роли – роли родителей – занимает несколько больше времени. Принято считать, что раннее установление связи между родителями и ребенком имеет особое значение для ребенка. 11. Лактация начинается в результате воздействия гормонов на молочные железы. Кормление грудью приносит женщине психологическое удовлетворение, а также оказывает благотворное влияние на здоровье новорожденного ребенка. Однако искусственное вскармливание имеет свои преимущества: оно удобнее и предоставляет матери большую свободу. 12. В главе кратко описаны такие осложнения беременности, как преждевременные роды, токсикоз, врожденные дефекты, эктопическая имплантация и резус-несовместимость. 13. Примерно одна из семи супружеских пар бесплодна; в большинстве случаев бесплодие у женщины обусловлено нарушением овуляции и непроходимостью маточных труб, а у мужчины – низким числом сперматозоидов. Овуляцию довольно часто удается индуцировать медикаментозными средствами; методы лечения, применяемые в настоящее время при двух видах бесплодия, менее эффективны. В случаях низкого числа сперматозоидов у мужа можно прибегнуть к оплодотворению донорской спермой; в настоящее время все шире используются методы ЭКО (в том числе использование донорских яйцеклеток и замороженных зародышей), применяемые в тех случаях, когда бесплодие у женщин вызвано непроходимостью маточных труб; в некоторых ситуациях прибегают к услугам суррогатных матерей. Вопросы для размышления1. Следует ли преследовать по закону женщину, обвиняя ее в жестокости по отношению к ребенку, если она в период беременности принимала запрещенные лекарственные препараты? А если она употребляла спиртные напитки? Курила сигареты? 2. Правильно ли называть эмбрион "неродившимся младенцем"? Или "неродившимся ребенком"? "Неродившимся подростком"? "Неродившимся полноправным взрослым гражданином"? Где бы вы провели границу и почему? 3. Как изменилось бы наше общество, если бы родители могли выбирать пол своих детей? Стало бы большинство родителей делать это? С помощью ультразвука можно определить пол плода. Хочет ли большинство родителей знать его? Стали бы вы сами узнавать это? 4. Как меняются взаимоотношения супругов с рождением первого ребенка? Переходят ли они из состояния "любовников" в состояние "родителей"? Как следует на это реагировать? Надо ли что-то предпринимать? 5. В чем причина угнетенного состояния, часто испытываемого женщиной после рождения ребенка – так называемой родовой депрессии? Считаете ли вы, что природа этого явления чисто физиологическая или же депрессия вызвана увеличением нагрузки, связанной с рождением ребенка? Как могут члены семьи и друзья помочь новоиспеченным родителям? 6. Поскольку и амниоцентез, и биопсия ворсинок хориона – дорогостоящие процедуры, сопряженные с известным риском, следует ли женщинам, которые не допускают мысли об аборте, проделывать эти тесты? Если женщина считает аборт невозможным с моральной точки зрения, то для чего ей подвергать себя тестированию, пытаясь установить, нет ли у ее плода какого-либо врожденного дефекта? ..Cм. далее – Предупреждение беременности и аборт См. Оглавление Источник: http://www.neuro.net.ru/bibliot/sexhealth/human_sexuality/pred.html _______________См. также разделы: Цикл лекций по половой грамотностиПоказания и противопоказания к приему гормональной контрацепии и другие разделы сайта
, 15.11.2004
|
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||